الخلاصة الطبية السريعة: تشوهات العمود الفقري العنقي لدى الأطفال هي مجموعة من العيوب الخلقية أو المكتسبة التي تؤثر بشكل مباشر وخطير على استقرار الرقبة، وتحديداً في منطقة النتوء السني (Odontoid Process). تتراوح الأعراض من ألم موضعي وتصلب في الرقبة إلى حالات متقدمة من الانضغاط العصبي الشديد الذي يهدد وظائف الحبل الشوكي وقد يؤدي إلى الشلل. يعتمد مسار العلاج على درجة عدم الاستقرار بدقة، وقد يشمل المراقبة الدورية، أو استخدام الدعامات الطبية الصلبة، وصولاً إلى التدخل الجراحي الدقيق لدمج الفقرات وتثبيتها. وفي هذا السياق الطبي المعقد، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة عظام وعمود فقري في صنعاء واليمن، بخبرة تفوق 20 عاماً واعتماد على أحدث تقنيات الجراحة الميكروسكوبية لضمان أعلى نسب الأمان والنجاح.
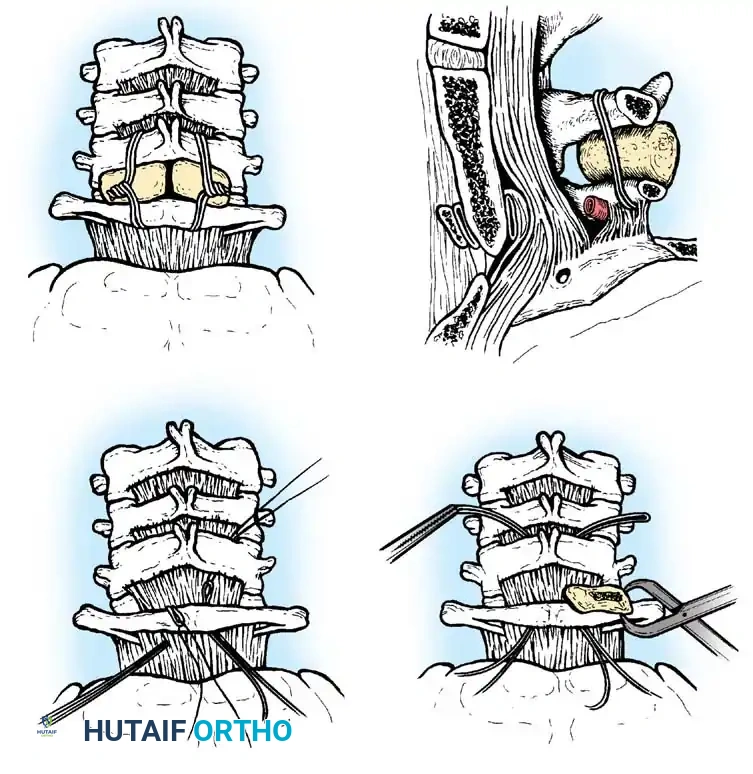
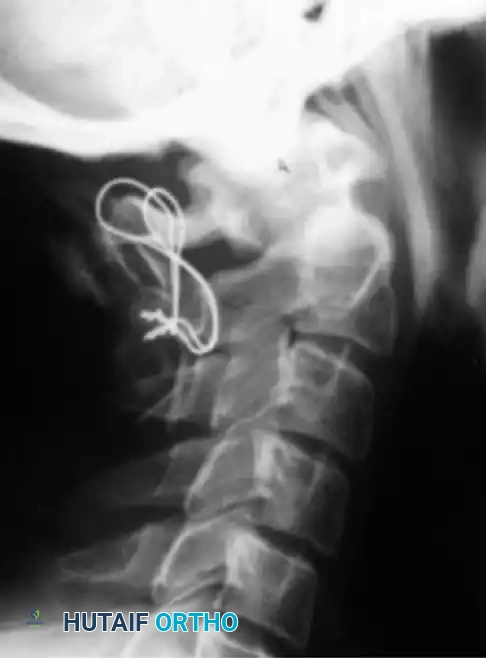
مقدمة شاملة عن تشوهات العمود الفقري العنقي لدى الأطفال
إن تشخيص إصابة طفلك بمشكلة في العمود الفقري، وخاصة في منطقة الرقبة الحساسة، هو بلا شك لحظة مليئة بالقلق والتساؤلات العميقة للآباء والأمهات. تعتبر تشوهات العمود الفقري العنقي لدى الأطفال، وتحديداً تلك التي تصيب منطقة "النتوء السني" (Dens) في الفقرة العنقية الثانية، من الحالات الطبية شديدة التعقيد التي تتطلب تقييماً دقيقاً وفورياً من قبل خبير متمرس.
تلعب هذه المنطقة التشريحية دوراً حيوياً وحساساً للغاية في دعم وزن الرأس (الذي يكون كبيراً نسبياً مقارنة بجسم الطفل) والسماح بحركته الدورانية. أي خلل أو عدم استقرار في هذه الفقرات قد يؤدي إلى انزلاقها، مما يضع ضغطاً مباشراً وخطيراً على الحبل الشوكي أو الأوعية الدموية المغذية للدماغ.
في هذا الدليل الطبي الشامل والموسع، نضع بين يديك خلاصة المعرفة الطبية المتقدمة والموثوقة حول هذه الحالة. سنأخذك في رحلة مفصلة تبدأ من فهم التشريح الدقيق للرقبة وتطورها لدى الأطفال، مروراً بالأسباب الجذرية والأعراض التحذيرية، وصولاً إلى أحدث التقنيات الجراحية وطرق العلاج التحفظية. هذا الدليل مصمم ليكون مرجعك الأول، مستمداً من خبرات الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، والذي يعد المرجعية الأولى في اليمن لعلاج مثل هذه الحالات المعقدة بأعلى معايير الأمانة الطبية.
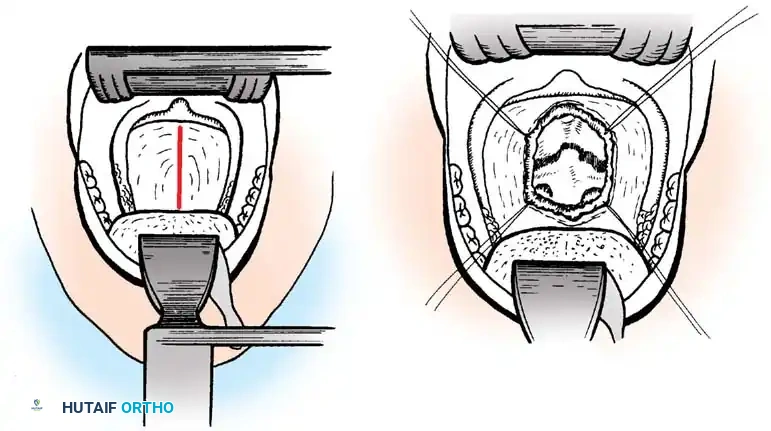
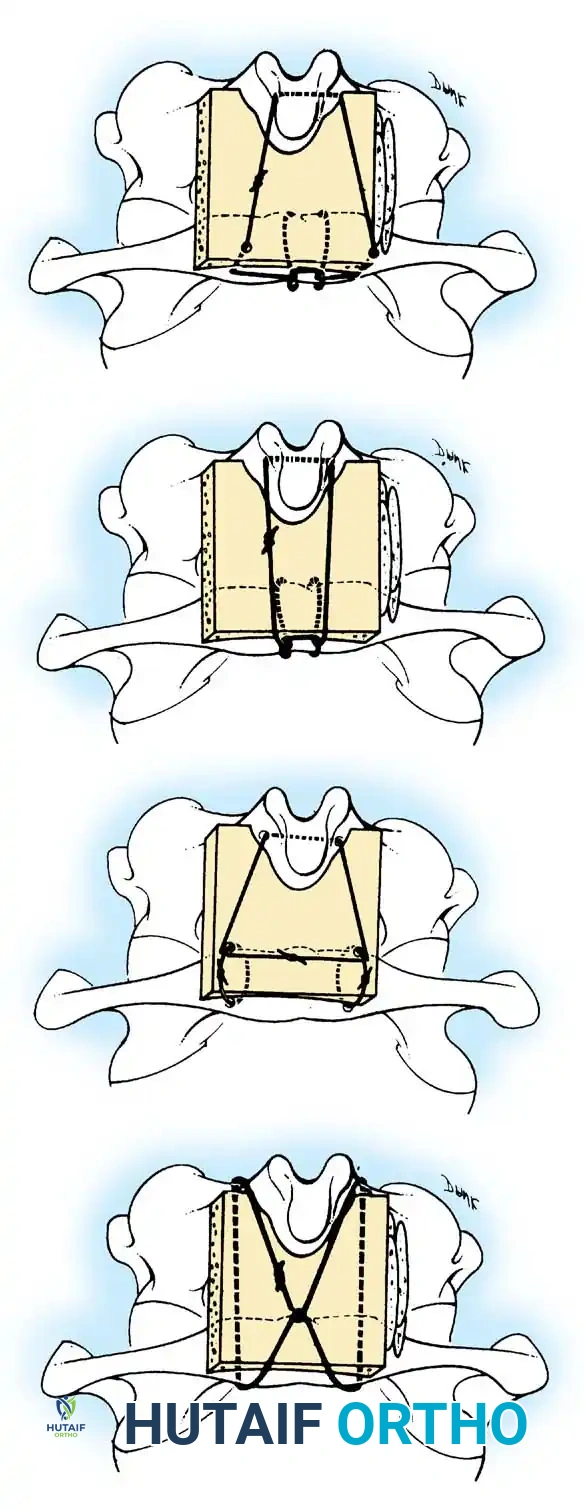
التشريح الدقيق للعمود الفقري العنقي لدى الأطفال: لماذا هم أكثر عرضة للإصابة؟
لفهم طبيعة تشوهات العمود الفقري العنقي، يجب أولاً فهم التكوين التشريحي الفريد لرقبة الطفل، والذي يختلف جذرياً عن البالغين. يتكون العمود الفقري العنقي من سبع فقرات (C1 إلى C7). أهم فقرتين في سياق التشوهات هما:
- الفقرة الأولى (الأطلس - C1): وهي حلقة عظمية تدعم الجمجمة مباشرة.
- الفقرة الثانية (المحور - C2): وتحتوي على بروز عظمي يتجه لأعلى يسمى "النتوء السني" (Odontoid Process أو Dens).
يعمل النتوء السني كمحور تدور حوله الفقرة الأولى والجمجمة، مما يسمح لنا بالالتفات يميناً ويساراً. يتم تثبيت هذا النتوء في مكانه بواسطة مجموعة من الأربطة القوية، أهمها "الرباط المستعرض" (Transverse Ligament).
الاختلافات التشريحية التي تزيد من خطورة الإصابة لدى الأطفال:
- حجم الرأس: رأس الطفل أكبر وأثقل نسبياً مقارنة بحجم جسمه، مما يجعل الرقبة تعمل كنقطة ارتكاز تتحمل قوى هائلة، خاصة أثناء السقوط أو الحوادث.
- مرونة الأربطة: أربطة الأطفال أكثر مرونة وتراخياً (Ligamentous Laxity)، مما يسمح بمدى حركة أكبر ولكنه يقلل من الاستقرار الميكانيكي.
- المفاصل الوجيهية (Facet Joints): تكون هذه المفاصل في الأطفال أكثر أفقية مقارنة بالبالغين، مما يسهل انزلاق الفقرات للأمام عند التعرض لقوة مفاجئة.
- عدم اكتمال التعظم: عظام الأطفال تحتوي على نسبة كبيرة من الغضاريف التي لم تتعظم بعد، مما يجعلها عرضة للتشوهات النمائية والإصابات الخفية التي قد لا تظهر بوضوح في الأشعة السينية العادية.
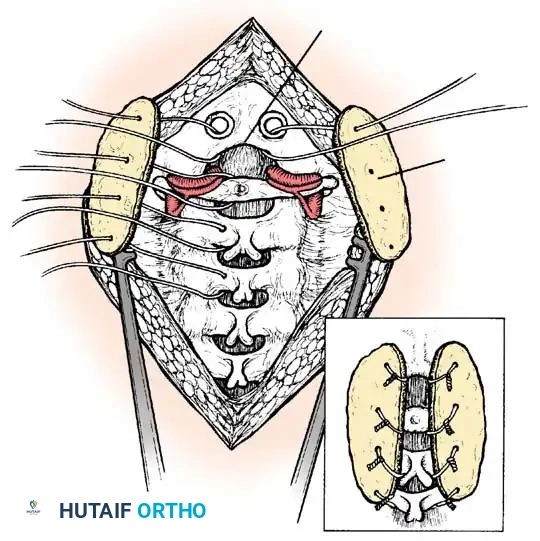
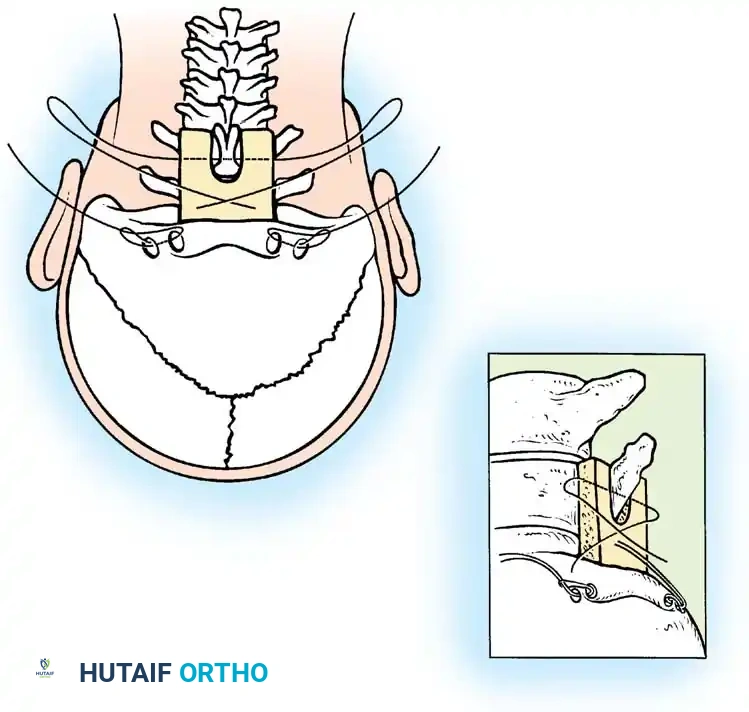
الأسباب الجذرية لتشوهات النتوء السني وعدم استقرار الرقبة
يقسم الأستاذ الدكتور محمد هطيف أسباب تشوهات العمود الفقري العنقي لدى الأطفال إلى فئتين رئيسيتين: أسباب خلقية (تكوينية) وأسباب مكتسبة.
أولاً: الأسباب الخلقية والمتلازمات الوراثية
تولد بعض الأطفال بعيوب في تكوين الفقرات العنقية. من أبرز هذه الحالات:
* متلازمة داون (Down Syndrome): حوالي 15% إلى 20% من الأطفال المصابين بمتلازمة داون يعانون من عدم استقرار مفصل الأطلس والمحور (Atlantoaxial Instability) بسبب تراخي الأربطة الخلقي.
* شذوذ النتوء السني (Os Odontoideum): حالة لا يلتحم فيها النتوء السني بجسم الفقرة الثانية، مما يتركه كقطعة عظمية منفصلة غير مستقرة.
* متلازمة كليبل-فيل (Klippel-Feil Syndrome): اندماج خلقي لفقرتين أو أكثر في الرقبة، مما يضع ضغطاً حركياً غير طبيعي على الفقرات المجاورة (مثل C1 و C2) ويؤدي إلى عدم استقرارها.
* متلازمة موركيو (Morquio Syndrome): خلل وراثي في التمثيل الغذائي يؤدي إلى تشوهات شديدة في العظام، بما في ذلك غياب أو نقص تنسج النتوء السني.
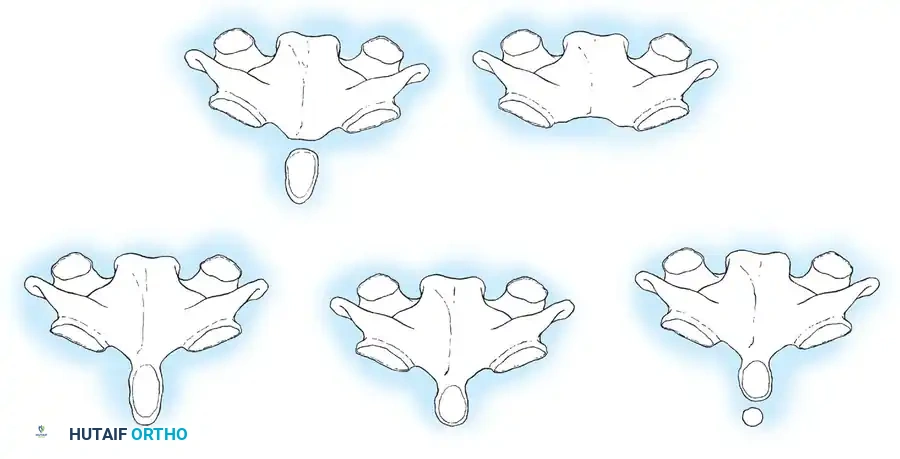
ثانياً: الأسباب المكتسبة
- الصدمات والحوادث (Trauma): حوادث السيارات، السقوط من ارتفاع، أو الإصابات الرياضية العنيفة يمكن أن تؤدي إلى كسور في النتوء السني أو تمزق في الرباط المستعرض.
- الالتهابات والعدوى: التهابات الجهاز التنفسي العلوي الشديدة أو التهابات الأذن والحنجرة يمكن أن تنتشر إلى مفاصل الرقبة، مسببة حالة تعرف باسم "متلازمة جريسيل" (Grisel's Syndrome)، وهي خلع جزئي غير رضي في مفصل الأطلس والمحور.
- الأورام: الأورام الحميدة أو الخبيثة التي تصيب عظام الرقبة وتدمر بنيتها الهيكلية.
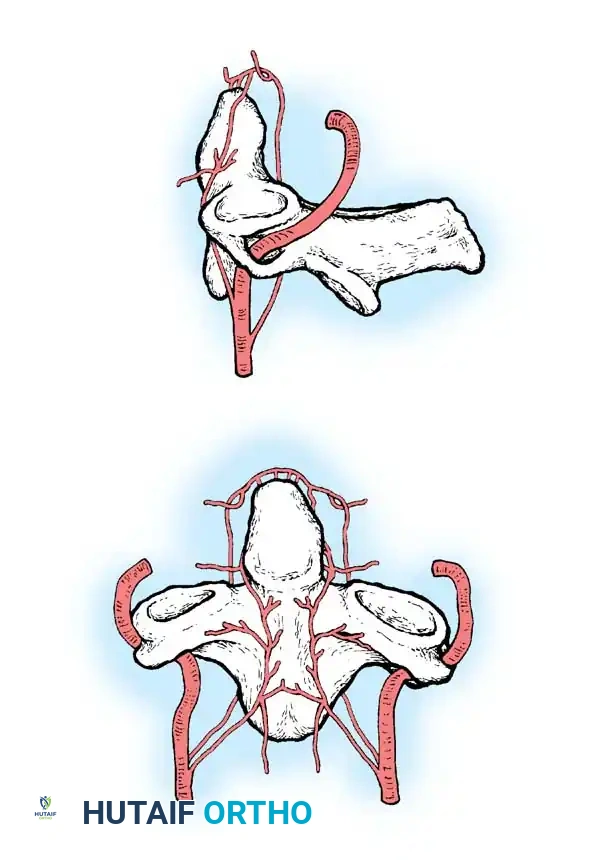
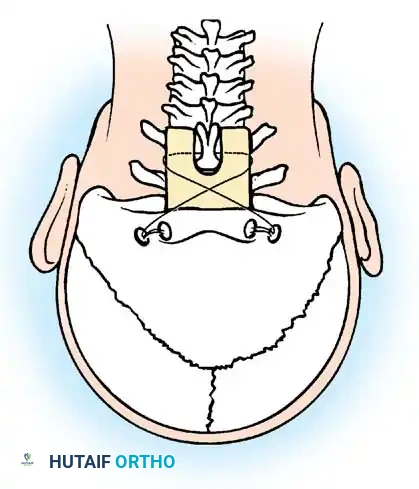
الأعراض التحذيرية والعلامات السريرية: متى يجب دق ناقوس الخطر؟
تتفاوت الأعراض بشكل كبير بناءً على درجة عدم الاستقرار وما إذا كان هناك ضغط على الحبل الشوكي. يؤكد الدكتور محمد هطيف على ضرورة الانتباه لأدق التفاصيل، فالتشخيص المبكر ينقذ الطفل من مضاعفات كارثية.
أعراض مبكرة (تشير إلى عدم الاستقرار دون ضغط عصبي):
- ألم مستمر في الرقبة أو قاعدة الجمجمة.
- تصلب الرقبة ومقاومة الطفل لتحريك رأسه (الصعر أو Torticollis).
- صداع متكرر في مؤخرة الرأس.
- تعب سريع عند الجلوس لفترات طويلة أو محاولة إبقاء الرأس مرفوعاً.
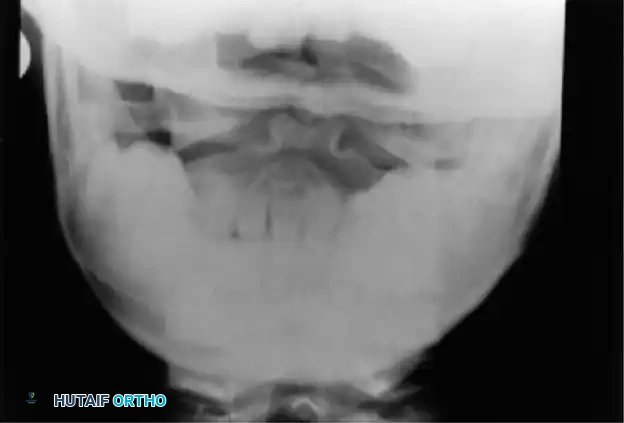
أعراض متقدمة وخطيرة (تشير إلى انضغاط الحبل الشوكي - Myelopathy):
- ضعف مفاجئ أو تدريجي في الذراعين أو الساقين.
- تغير في طريقة مشي الطفل (مشي غير متزن أو تشنجي).
- تنميل أو خدر في الأطراف.
- فقدان السيطرة على الأمعاء أو المثانة (سلس البول أو البراز).
- صعوبات في التنفس في الحالات الشديدة جداً.
جدول (1): قائمة التحقق من أعراض تشوهات العمود الفقري العنقي لدى الأطفال
| نوع العَرَض | الوصف السريري | مستوى الخطورة | الإجراء المطلوب |
|---|---|---|---|
| أعراض ميكانيكية خفيفة | ألم في الرقبة، تصلب، ميلان الرأس لجانب واحد. | متوسط | حجز موعد مع استشاري جراحة عظام (د. محمد هطيف) للتقييم. |
| أعراض عصبية مبكرة | تنميل في الأصابع، ضعف خفيف في قبضة اليد، تعثر أثناء المشي. | عالي | تقييم طبي عاجل وإجراء أشعة رنين مغناطيسي (MRI). |
| أعراض طارئة (الرايات الحمراء) | شلل نصفي أو رباعي، فقدان التحكم بالتبول والتبرز، صعوبة في التنفس. | حرج جداً (مهدد للحياة) | التوجه الفوري لقسم الطوارئ للتدخل الجراحي العاجل لرفع الضغط. |
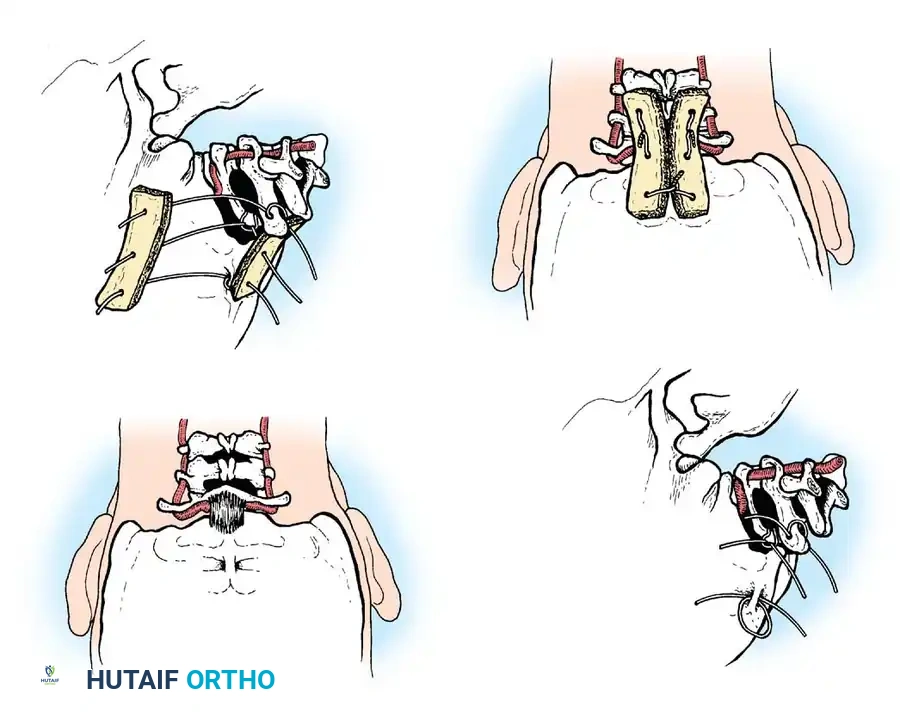
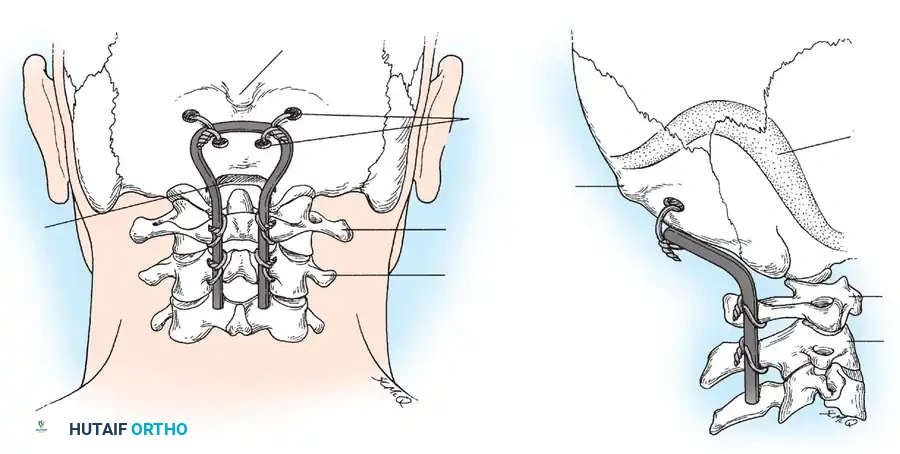
التشخيص الدقيق: التكنولوجيا المتقدمة في خدمة الطب
الخطوة الأولى نحو العلاج الناجح هي التشخيص الدقيق. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي صارم يعتمد على أحدث التقنيات العالمية لضمان عدم تفويت أي تفصيل، مهما كان صغيراً.
- التقييم السريري الشامل: فحص عصبي كامل لتقييم قوة العضلات، ردود الفعل العصبية (Reflexes)، والإحساس.
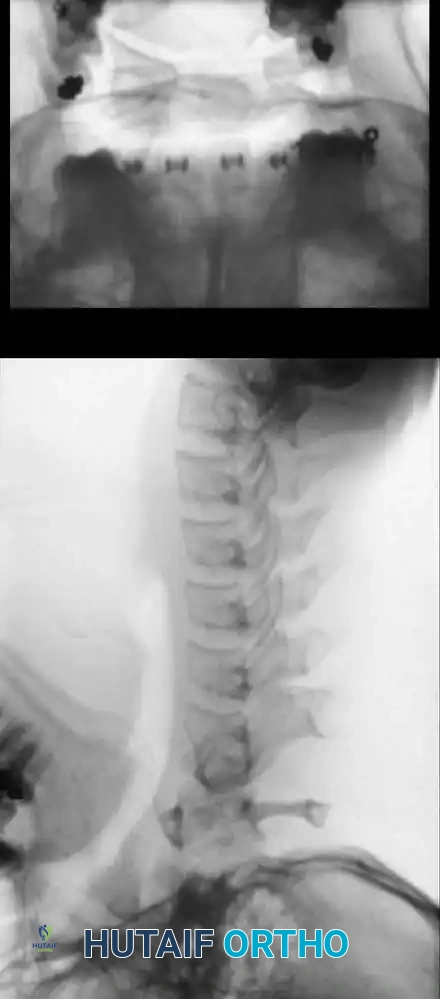
- الأشعة السينية الديناميكية (Dynamic X-rays): صور أشعة بوضعيتي الثني (Flexion) والبسط (Extension) للرقبة. هذه الخطوة حاسمة لقياس مدى حركة الفقرات واكتشاف عدم الاستقرار المخفي الذي لا يظهر والرقبة في وضع الثبات.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد للعظام، مما يساعد الجراح على فهم التركيب العظمي المعقد، وتحديد حجم وشكل النتوء السني، والتخطيط الدقيق لأماكن وضع المسامير الجراحية إذا لزم الأمر.
- التصوير بالرنين المغناطيسي (MRI): الفحص الذهبي لتقييم الأنسجة الرخوة. يوضح بدقة حالة الحبل الشوكي، وجود أي انضغاط أو كدمات داخله، وحالة الأربطة (خاصة الرباط المستعرض).

الخيارات العلاجية: متى نراقب ومتى نتدخل جراحياً؟
يتميز الأستاذ الدكتور محمد هطيف بأمانته الطبية العالية؛ فهو لا يلجأ للتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لحماية الطفل. يعتمد قرار العلاج على: عمر الطفل، شدة الأعراض، مدى عدم الاستقرار الميكانيكي، ووجود أي ضغط عصبي.
أولاً: العلاج التحفظي (غير الجراحي)
يُستخدم في حالات عدم الاستقرار البسيط، أو كإجراء وقائي في متلازمات معينة (مثل متلازمة داون) حيث لا توجد أعراض عصبية. يشمل هذا العلاج:
* المراقبة الدورية المجدولة: فحص سريري وإشعاعي كل 6 إلى 12 شهراً.
* تعديل الأنشطة الحياتية: منع الطفل من ممارسة الرياضات العنيفة أو التي تتطلب احتكاكاً جسدياً (مثل الجمباز، كرة القدم، المصارعة، والقفز على الترامبولين).
* الدعامات الطبية الصلبة (Cervical Braces): مثل طوق فيلادلفيا أو جهاز "هالو" (Halo Vest) في حالات الكسور التي يرجى التئامها بدون جراحة. وظيفتها شل حركة الرقبة تماماً للسماح للعظام بالالتئام أو لمنع تفاقم الانزلاق.
ثانياً: التدخل الجراحي
يصبح التدخل الجراحي أمراً حتمياً لا مفر منه في الحالات التالية:
* وجود أعراض عصبية واضحة (ضغط على الحبل الشوكي).
* عدم استقرار ميكانيكي شديد يهدد حياة الطفل (انزلاق يتجاوز 4-5 ملم في الأشعة الديناميكية).
* فشل العلاج التحفظي في تخفيف الألم أو منع تدهور الحالة.
* بعض التشوهات الخلقية غير القابلة للالتئام (مثل Os Odontoideum مع عدم استقرار).
جدول (2): مقارنة شاملة بين العلاج التحفظي والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي (المراقبة والدعامات) | التدخل الجراحي (دمج وتثبيت الفقرات) |
|---|---|---|
| دواعي الاستعمال | عدم استقرار بسيط، غياب الأعراض العصبية، كسور قابلة للالتئام العفوي. | ضغط عصبي، عدم استقرار شديد، تشوهات خلقية خطيرة، فشل العلاج التحفظي. |
| المزايا | تجنب مخاطر التخدير والجراحة، الحفاظ على المدى الحركي الطبيعي للرقبة. | حل جذري ونهائي للمشكلة، حماية الحبل الشوكي من التلف الدائم، إيقاف تدهور الحالة. |
| العيوب/التحديات | يتطلب التزاماً صارماً وتقييداً لأسلوب حياة الطفل، لا يعالج المشكلة الجذرية في بعض الحالات. | فقدان جزء من حركة دوران الرقبة (حسب عدد الفقرات المدمجة)، يتطلب خبرة جراحية فائقة الدقة. |
| مدة المتابعة/التعافي | متابعة مستمرة لسنوات طويلة للتأكد من عدم تطور الحالة. | 3 إلى 6 أشهر لاكتمال الاندماج العظمي، ثم يعود الطفل لحياة شبه طبيعية. |
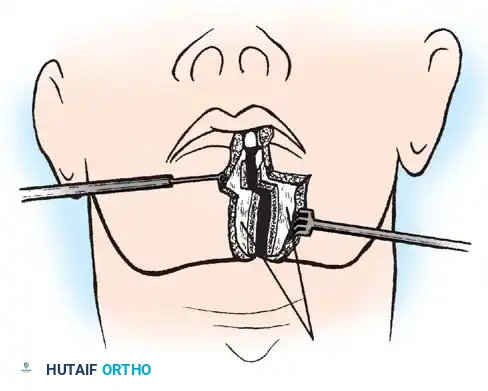
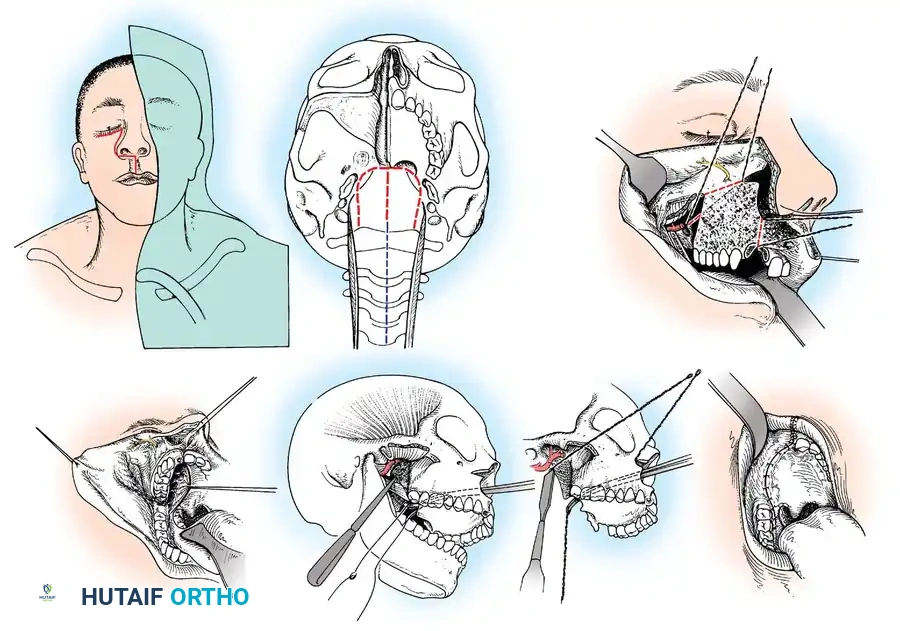
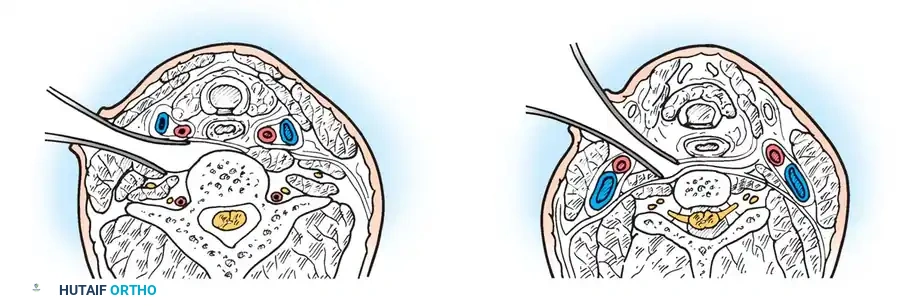
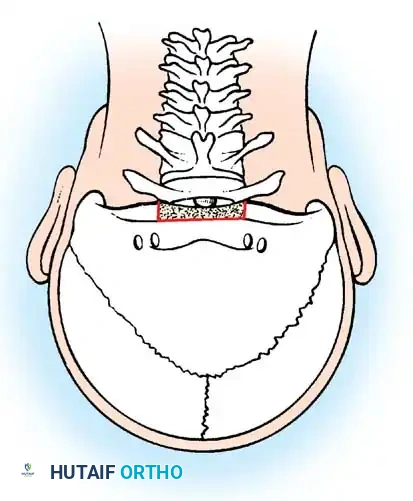
التدخل الجراحي: خطوات دقيقة بأحدث التقنيات العالمية في صنعاء
تعتبر جراحة العمود الفقري العنقي لدى الأطفال من أعقد جراحات العظام والأعصاب قاطبة، وذلك لصغر حجم العظام وقربها الشديد من الحبل الشوكي والشريان الفقري. هنا تتجلى عبقرية وخبرة الأستاذ الدكتور محمد هطيف، حيث يستخدم أحدث التقنيات مثل الجراحة الميكروسكوبية الدقيقة (Microsurgery) لضمان أقصى درجات الأمان.
الخطوة الأولى: التحضير ما قبل الجراحة
- يتم إجراء فحوصات دم شاملة وتقييم من قبل طبيب تخدير متخصص في الأطفال.
- يتم استخدام تقنية "المراقبة العصبية الفسيولوجية أثناء الجراحة" (Intraoperative Neuromonitoring - IONM). هذه التقنية المتطورة تراقب وظائف الحبل الشوكي والأعصاب في الوقت الفعلي طوال فترة العملية، مما ينبه الجراح فوراً لأي ضغط غير مقصود، ويرفع نسبة الأمان إلى مستويات غير مسبوقة.
الخطوة الثانية: الإجراء الجراحي (دمج الفقرات العنقية - Cervical Fusion)
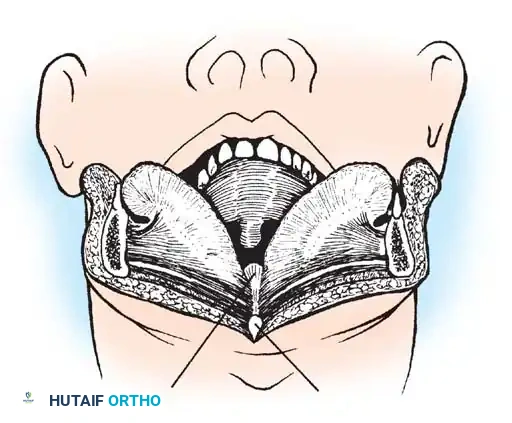
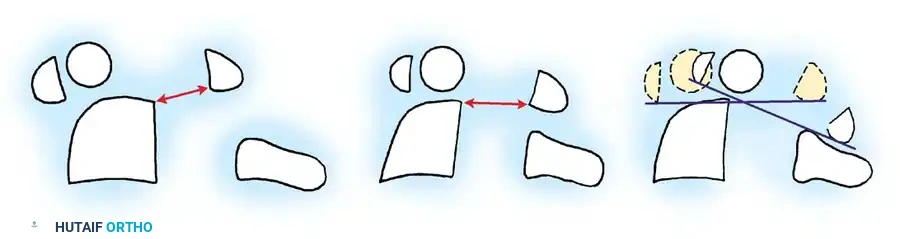
الهدف الأساسي من الجراحة هو إعادة الفقرات إلى وضعها الطبيعي (رد الخلع) ثم تثبيتها بشكل دائم لمنع أي حركة غير طبيعية. الإجراء الأكثر شيوعاً هو "دمج الفقرة الأولى والثانية من الخلف" (Posterior C1-C2 Fusion).
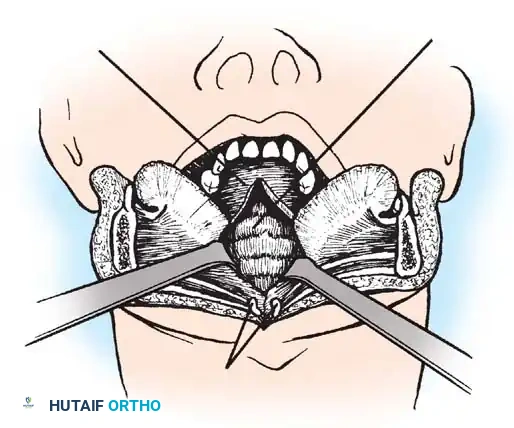
- الوصول الجراحي: يتم عمل شق جراحي دقيق في مؤخرة الرقبة.
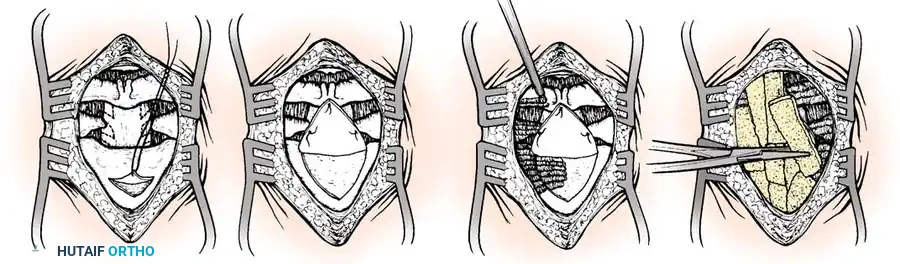
- التثبيت الآلي (Instrumentation): نظراً لصغر عظام الأطفال، يستخدم الدكتور هطيف مسامير وقضباناً من التيتانيوم مصممة خصيصاً للأطفال (Pediatric Screws). يتم إدخال هذه المسامير بدقة متناهية تحت توجيه الأشعة السينية المباشرة (Fluoroscopy) أو أنظمة الملاحة الجراحية.
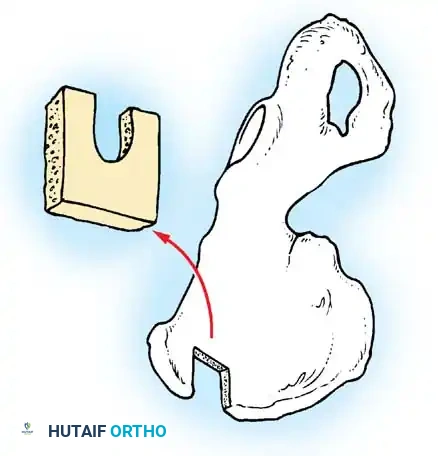
- الترقيع العظمي (Bone Grafting): لضمان التحام الفقرتين لتصبحا عظمة واحدة قوية، يتم أخذ رقعة عظمية (غالباً من حوض الطفل نفسه أو استخدام طعوم عظمية صناعية) ووضعها بين الفقرات. مع مرور الأشهر، تنمو الخلايا العظمية وتدمج الفقرات تماماً.
الخطوة الثالثة: إزالة الضغط (Decompression)
إذا كان الحبل الشوكي مضغوطاً بشدة، قد يقوم الدكتور هطيف بإزالة جزء من القوس الخلفي للفقرة (Laminectomy) لتوسيع القناة العصبية وإعطاء الحبل الشوكي مساحة للتعافي.
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول والأفضل في اليمن؟
عندما يتعلق الأمر بحياة طفلك ومستقبله الحركي، فإن اختيار الجراح هو القرار الأهم على الإطلاق. يتربع الأستاذ الدكتور محمد هطيف على قمة تخصص جراحة العظام والعمود الفقري في صنعاء واليمن للأسباب الجوهرية التالية:
- مكانة أكاديمية وعلمية رفيعة: بصفته أستاذ جراحة العظام بجامعة صنعاء، فهو يجمع بين الخبرة العملية العميقة والاطلاع المستمر على أحدث الأبحاث والبروتوكولات الطبية العالمية.
- خبرة تتجاوز 20 عاماً: أجرى الدكتور هطيف مئات الجراحات المعقدة للعمود الفقري، مما منحه "حساً جراحياً" استثنائياً للتعامل مع أصعب التشوهات التشريحية لدى الأطفال.
- تبني أحدث التكنولوجيا: عيادته وغرف العمليات التي يشرف عليها مجهزة بتقنيات الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K (Arthroscopy 4K)، وتقنيات استبدال المفاصل المتقدمة (Arthroplasty).
- الأمانة الطبية الصارمة: يُعرف الدكتور هطيف في الأوساط الطبية وبين مرضاه بشفافيته المطلقة. هو لا ينصح بالجراحة إلا إذا كانت ضرورة حتمية، ويشرح للوالدين كافة الخيارات والمخاطر والنتائج المتوقعة بصدق وتفصيل.
- رعاية شاملة ما بعد الجراحة: لا تنتهي مهمة الدكتور هطيف بانتهاء العملية، بل يتابع مرضاه شخصياً خلال فترة التأهيل لضمان العودة الآمنة للحياة الطبيعية.
دليل إعادة التأهيل والعلاج الطبيعي: الطريق نحو الشفاء التام
النجاح الجراحي هو نصف المعركة، النصف الآخر يعتمد على الرعاية اللاحقة وإعادة التأهيل. صمم فريق الدكتور هطيف بروتوكولاً تأهيلياً صارماً لضمان أفضل النتائج:
المرحلة الأولى: في المستشفى (الأيام الأولى)
- يتم نقل الطفل إلى وحدة العناية المركزة للأطفال (PICU) للمراقبة الدقيقة لليلة واحدة عادة.
- إدارة الألم بشكل فعال باستخدام الأدوية الوريدية.
- يتم تشجيع الطفل على الجلوس والمشي الخفيف في أقرب وقت ممكن (غالباً في اليوم الثاني أو الثالث) لمنع الجلطات وتيبس العضلات.
المرحلة الثانية: الأسابيع الستة الأولى (الحماية والاندماج)
- سيرتدي الطفل دعامة صلبة للرقبة طوال الوقت (حتى أثناء النوم) لحماية التثبيت الجراحي والسماح للعظام بالاندماج.
- يُمنع منعاً باتاً الانحناء الشديد، الالتفاف المفاجئ، أو رفع أي أشياء ثقيلة.
- العناية الفائقة بالجرح لمنع أي التهابات.
المرحلة الثالثة: من 3 إلى 6 أشهر (العلاج الطبيعي)
- بعد التأكد من الاندماج العظمي عبر الأشعة السينية، يبدأ التخلي التدريجي عن الدعامة.
- تبدأ جلسات العلاج الطبيعي المتخصص. الهدف هنا ليس استعادة المدى الحركي الكامل (لأن دمج الفقرات ي
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
