الخلاصة الطبية السريعة: تبدأ إعادة التأهيل بعد الكسور فور استقرار الحالة الجراحية لضمان استعادة الحركة ومنع تيبس المفاصل. يشمل العلاج جلسات العلاج الطبيعي، التدرج في تحميل الوزن، والوقاية من المضاعفات الخطيرة كالعدوى، الجلطات الدموية، وتأخر التئام العظام. إن الالتزام الصارم بتعليمات الطبيب المعالج، واختيار جراح عظام متمرس، يسرع الشفاء ويعيد المريض لحياته الطبيعية بأمان وفعالية.
مقدمة شاملة عن التأهيل الجسدي والمضاعفات الجراحية
إن التعرض لكسر في العظام والخضوع لعملية جراحية هو بداية لرحلة شفاء تتطلب الصبر، الإرادة، والالتزام الطبي الدقيق. لا يقتصر العلاج الناجح للكسور على تثبيت العظام ببراعة داخل غرفة العمليات فحسب، بل يمتد ليشمل مرحلة بالغة الأهمية والحساسية، وهي "إعادة التأهيل بعد الكسور". تهدف هذه المرحلة الحيوية إلى استعادة الوظيفة الميكانيكية الطبيعية للطرف المصاب، تقوية العضلات المحيطة به، منع تيبس المفاصل، وضمان عودة المريض إلى ممارسة حياته اليومية والمهنية والرياضية بأفضل كفاءة ممكنة.
إلى جانب التأهيل الحركي، قد تواجه رحلة الشفاء بعض التحديات والمضاعفات الطبية التي تتطلب تدخلاً طبياً دقيقاً، تشخيصاً مبكراً، وقراراً جراحياً حاسماً. في هذا الدليل الطبي الشامل والموسع، سنأخذ بيدك لفهم كل ما يتعلق ببرامج إعادة التأهيل المتطورة، وكيفية تعامل الطب الحديث مع المضاعفات المحتملة مثل العدوى البكتيرية، مشاكل الأنسجة الرخوة، الجلطات الدموية، وعدم التئام العظام، لضمان عبورك هذه المرحلة بأمان تام تحت إشراف نخبة من الخبراء.
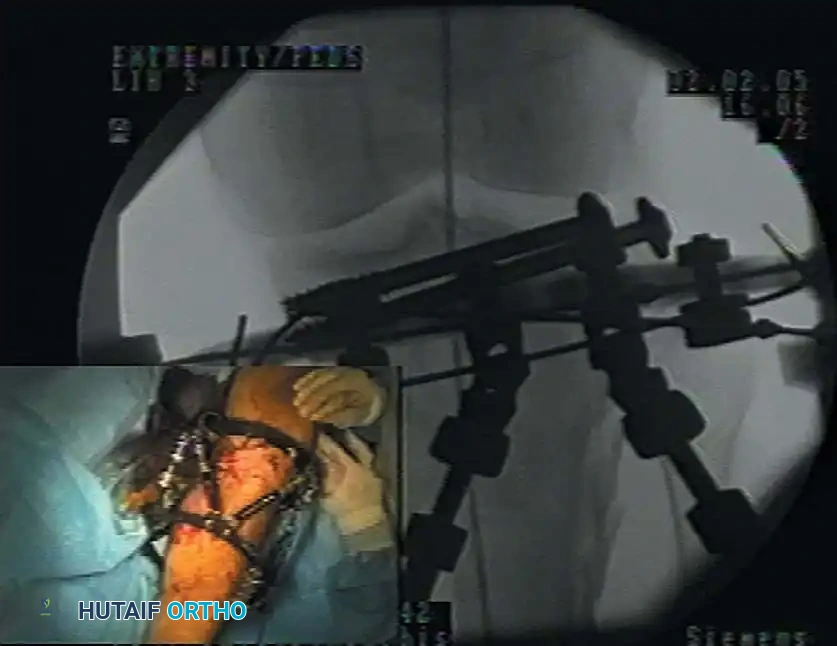
تشريح العظام والأنسجة المحيطة: كيف يلتئم الكسر؟
لفهم الأهمية القصوى لإعادة التأهيل وعلاج المضاعفات، يجب أن نغوص في أعماق التشريح البشري ونلقي نظرة علمية دقيقة على كيفية تفاعل العظام مع الأنسجة المحيطة بها. العظم ليس مجرد هيكل صلب أو دعامة جامدة، بل هو "نسيج حي" ديناميكي يتغذى بشبكة دموية كثيفة ويحاط بغلاف معقد من العضلات، الأوتار، الأربطة، الأعصاب، والأوعية الدموية.
مراحل الالتئام العظمي
عند حدوث كسر، يمر العظم بعدة مراحل فسيولوجية دقيقة للشفاء:
1. مرحلة الالتهاب وتكوين التجمع الدموي (Hematoma): تحدث فوراً بعد الكسر، حيث يتجمع الدم حول منطقة الإصابة لتكوين جلطة دموية تحمي المكان وتبدأ في إرسال إشارات خلوية لبدء الشفاء.
2. مرحلة تكوين النسيج الغضروفي اللين (Soft Callus): تبدأ الخلايا في بناء جسر غضروفي أولي يربط بين طرفي الكسر لتوفير ثبات مبدئي.
3. مرحلة تكوين العظم الصلب (Hard Callus): يتحول الغضروف تدريجياً إلى نسيج عظمي صلب بفضل ترسب الكالسيوم والمعادن.
4. مرحلة إعادة التشكيل (Remodeling): وهي أطول مرحلة قد تستمر لأشهر أو سنوات، حيث يستعيد العظم شكله الطبيعي وقوته القصوى بناءً على الضغوط الحركية التي يتعرض لها (وهنا يبرز دور العلاج الطبيعي).
عند حدوث كسور معقدة، خاصة "الكسور المفتوحة" التي تخترق فيها العظام الجلد، تتعرض الأنسجة الرخوة المحيطة لضرر بالغ. استقرار هذه الأنسجة وشفائها لا يقل أهمية عن التحام العظم نفسه. حركة العضلات والأوتار فوق سطح الكسر قبل أوانه قد تؤدي إلى تهيج الأنسجة وتقليل مقاومتها للعدوى، بينما التثبيت المفرط لفترات طويلة يؤدي إلى ضمور العضلات وتيبس المفاصل. لذلك، يقوم جراح العظام الماهر بالموازنة الدقيقة بين "التثبيت لحماية الأنسجة" وبين "التحريك المبكر لمنع التيبس".
أسباب وعوامل خطر مضاعفات الكسور
تتفاوت نسب حدوث المضاعفات بعد جراحات الكسور بناءً على شبكة معقدة من العوامل التي ترتبط بطبيعة الإصابة، التقنية الجراحية المستخدمة، وحالة المريض الصحية العامة. من أهم العوامل التي تزيد من احتمالية حدوث المضاعفات:
- شدة الإصابة ونوع الكسر: الكسور المفتوحة (التي يخترق فيها العظم الجلد) والكسور الناتجة عن حوادث عالية الطاقة (مثل حوادث السير) تحمل خطراً أكبر للعدوى وتلف الأنسجة الرخوة مقارنة بالكسور البسيطة.
- الأمراض المزمنة: المرضى الذين يعانون من داء السكري غير المنتظم، أمراض الأوعية الدموية، أو هشاشة العظام المتقدمة، هم أكثر عرضة لتأخر التئام العظام ومضاعفات الجروح.
- التدخين: يعتبر التدخين من ألد أعداء التئام العظام، حيث يقلل النيكوتين من تدفق الدم الدقيق إلى منطقة الكسر، مما يرفع نسبة حدوث "عدم الالتئام" (Non-union) بشكل كبير جداً.
- التأخر في التدخل الجراحي: تأخير تثبيت الكسور المعقدة قد يؤدي إلى تفاقم تورم الأنسجة، وزيادة خطر الإصابة بمتلازمة الحيز (Compartment Syndrome).
- عدم الالتزام ببرنامج التأهيل: التحميل المبكر للوزن قبل التئام الكسر قد يؤدي إلى كسر الشرائح المعدنية أو المسامير، في حين أن إهمال الحركة يؤدي إلى تيبس دائم في المفصل.
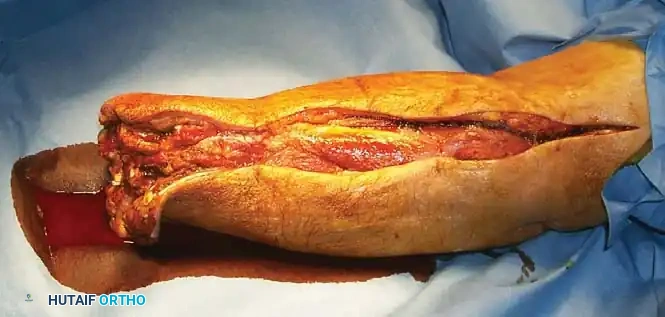
أشهر المضاعفات الجراحية بعد الكسور وطرق التعامل معها
رغم التقدم الهائل في جراحة العظام، تظل هناك احتمالية لحدوث بعض المضاعفات التي تتطلب وعياً من المريض وتدخلاً احترافياً من الجراح.
1. العدوى والالتهابات البكتيرية (Infection)
تعتبر العدوى من أخطر المضاعفات، خاصة في الكسور المفتوحة أو عند استخدام تثبيت معدني داخلي. قد تكون العدوى سطحية في الجلد، أو عميقة تصل إلى العظم (التهاب العظم والنقي - Osteomyelitis).
* الأعراض: احمرار شديد، تورم متزايد، ارتفاع في درجة الحرارة، إفرازات صديدية من الجرح، وألم نابض لا يستجيب للمسكنات.
* العلاج: يتطلب تدخلاً سريعاً يشمل المضادات الحيوية الوريدية، وقد يستدعي الأمر جراحة لتنظيف الجرح (Debridement) وإزالة الأنسجة الميتة.
2. تأخر الالتئام أو عدم الالتئام (Delayed Union / Non-union)
يحدث عندما يفشل العظم في الالتحام بعد مرور الفترة الزمنية المتوقعة للشفاء (عادة من 3 إلى 6 أشهر).
* الأسباب: ضعف التروية الدموية، التدخين، التثبيت غير الكافي، أو وجود فجوة كبيرة بين طرفي الكسر.
* العلاج: قد يشمل استخدام أجهزة التحفيز الكهربائي أو الموجات التصادمية، وفي الحالات المتقدمة يتطلب تدخلاً جراحياً لزراعة طعوم عظمية (Bone Grafting) وتغيير طريقة التثبيت المعدني.
3. الجلطات الدموية (DVT & PE)
تخثر الدم في الأوردة العميقة للساق (DVT) هو خطر وارد بعد كسور الحوض والأطراف السفلية، وقد يتطور إلى جلطة رئوية (PE) مهددة للحياة.
* الوقاية والعلاج: التحريك المبكر، استخدام الجوارب الضاغطة، وإعطاء أدوية مميعة للدم (مضادات التخثر) كإجراء وقائي بعد العمليات الكبرى.
4. متلازمة الحيز (Compartment Syndrome)
حالة طارئة تحدث نتيجة زيادة الضغط داخل اللفافة العضلية المغلقة بسبب النزيف أو التورم الشديد، مما يقطع الإمداد الدموي عن العضلات والأعصاب.
* الأعراض: ألم مبرح لا يتناسب مع حجم الإصابة ويزداد مع شد العضلات السلبي، تنميل، وشحوب في الطرف المصاب.
* العلاج: جراحة عاجلة لشق اللفافة العضلية (Fasciotomy) لتخفيف الضغط وإنقاذ الطرف من البتر.
جدول مقارنة: أنواع المضاعفات وطرق الوقاية والعلاج
| نوع المضاعفة | الأعراض التحذيرية | طرق الوقاية الفعالة | خيارات العلاج الطبي والجراحي |
|---|---|---|---|
| العدوى العظمية | ألم نابض، صديد، حمى، احمرار | التعقيم الصارم، مضادات حيوية وقائية، العناية بالجرح | مضادات وريدية، تنظيف جراحي، إزالة التثبيت إذا لزم الأمر |
| عدم التئام الكسر | ألم مستمر عند التحميل، حركة غير طبيعية بمكان الكسر | الإقلاع عن التدخين، التثبيت الجراحي المحكم، التغذية السليمة | زراعة عظم (Bone Graft)، تغيير الشرائح/المسامير، تحفيز عظمي |
| الجلطات الدموية (DVT) | تورم مفاجئ في الساق، ألم في السمانة، احمرار | التحريك المبكر، مميعات الدم، الجوارب الضاغطة | أدوية إذابة الجلطات، مضادات التخثر العلاجية |
| تيبس المفاصل | محدودية شديدة في نطاق الحركة، ألم عند ثني المفصل | البدء الفوري في العلاج الطبيعي، الالتزام بتمارين الإطالة | جلسات علاج طبيعي مكثفة، تحريك المفصل تحت التخدير، مناظير المفاصل |
الدليل الشامل لإعادة التأهيل بعد الكسور (مراحل العلاج الطبيعي)
إن إعادة التأهيل ليس خياراً تكميلياً، بل هو نصف العلاج. يتم تصميم برنامج التأهيل بشكل فردي لكل مريض بناءً على نوع الكسر، نوع الجراحة، والعمر. ينقسم البرنامج عادة إلى أربع مراحل رئيسية:
المرحلة الأولى: ما بعد الجراحة مباشرة (أول أسبوعين)
- الأهداف: السيطرة على الألم، تقليل التورم والالتهاب، ومنع المضاعفات مثل الجلطات.
- الإجراءات:
- رفع الطرف المصاب فوق مستوى القلب لتقليل التورم.
- استخدام الكمادات الباردة (Cryotherapy).
- تمارين الحركة السلبية (Passive Range of Motion) لتجنب تيبس المفاصل المجاورة للكسر دون إجهاد مكان الإصابة.
- تمارين الانقباض العضلي الثابت (Isometric Exercises) لمنع ضمور العضلات دون تحريك المفصل.
المرحلة الثانية: التحريك المبكر والشفاء الأولي (الأسبوع 3 - 6)
- الأهداف: زيادة المدى الحركي للمفاصل، والبدء التدريجي في استعادة وظيفة الطرف.
- الإجراءات:
- تمارين الحركة النشطة المساعدة (Active-Assisted Motion).
- البدء في تحميل الوزن الجزئي (Partial Weight-Bearing) باستخدام العكازات أو المشاية، وذلك "فقط" بناءً على تعليمات الجراح وتأكيد بدء تكون الدشبذ العظمي (Callus) في الأشعة السينية.
- تمارين الإطالة الخفيفة للأوتار المحيطة.
المرحلة الثالثة: تقوية العضلات وتحميل الوزن الكامل (الأسبوع 6 - 12)
- الأهداف: استعادة القوة العضلية الكاملة، والقدرة على المشي أو استخدام الطرف بدون مساعدات خارجية.
- الإجراءات:
- التحول إلى تحميل الوزن الكامل (Full Weight-Bearing).
- تمارين المقاومة (Resistance Training) باستخدام الأربطة المطاطية والأوزان الخفيفة.
- تدريبات التوازن والتوافق العضلي العصبي (Proprioception).
- العلاج المائي (Hydrotherapy) إن أمكن لتسهيل الحركة وتقوية العضلات في بيئة منعدمة الجاذبية تقريباً.
المرحلة الرابعة: العودة للحياة الطبيعية والرياضة (من 3 إلى 6 أشهر وما بعدها)
- الأهداف: العودة الآمنة للأنشطة اليومية المعتادة، العمل، والمنافسات الرياضية.
- الإجراءات:
- تمارين وظيفية تحاكي الحركات اليومية أو الرياضية للمريض (Functional Training).
- تدريبات الرشاقة، القفز، وتغيير الاتجاه (للرياضيين).
- المتابعة الدورية بالأشعة لضمان الالتئام العظمي التام بنسبة 100%.
جدول مراحل إعادة التأهيل والمدة الزمنية المتوقعة
| مرحلة التأهيل | الإطار الزمني التقريبي | الأهداف الرئيسية | محاذير هامة (يجب تجنبها) |
|---|---|---|---|
| المرحلة الأولى (الحماية) | 1 - 14 يوماً | تقليل الألم والتورم، التئام الجرح الجراحي | تجنب تحميل الوزن نهائياً، تجنب الحركات العنيفة |
| المرحلة الثانية (الحركة المبكرة) | 3 - 6 أسابيع | استعادة المدى الحركي، تقوية العضلات الثابتة | تجنب التخلي عن العكازات قبل إذن الطبيب المعالج |
| المرحلة الثالثة (التقوية) | 6 - 12 أسبوعاً | تحميل الوزن الكامل، بناء الكتلة العضلية المفقودة | تجنب الرياضات العنيفة أو التي تتطلب احتكاكاً جسدياً |
| المرحلة الرابعة (العودة الوظيفية) | 3 - 6 أشهر+ | العودة للعمل والرياضة، التوازن الديناميكي | تجنب إهمال تمارين الإحماء قبل أي مجهود بدني |
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن؟
عندما يتعلق الأمر بجراحات العظام المعقدة وإعادة التأهيل، فإن اختيار الجراح هو القرار الأهم في حياتك. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل دكتور عظام في صنعاء واليمن بلا منازع، وذلك لعدة أسباب علمية ومهنية تجعله المرجعية الأولى في هذا التخصص الدقيق:
- الخبرة الأكاديمية والعملية الفائقة: بصفته أستاذاً في جامعة صنعاء، يجمع الدكتور هطيف بين أحدث الأبحاث الأكاديمية العالمية وبين خبرة عملية تمتد لأكثر من 20 عاماً في غرف العمليات.
- التقنيات الحديثة والجراحة الميكروسكوبية: ينفرد الدكتور محمد هطيف باستخدام تقنيات الجراحة الميكروسكوبية (Microsurgery) لإصلاح الأعصاب والأوعية الدموية في الكسور المعقدة، بالإضافة إلى استخدام مناظير المفاصل بدقة 4K (Arthroscopy 4K) لعلاج إصابات المفاصل بأقل تدخل جراحي ممكن.
- الريادة في المفاصل الصناعية: خبرة استثنائية في عمليات تغيير المفاصل (Arthroplasty) للركبة والحوض، مما يضمن للمريض عودة سريعة للحركة وتأهيلاً سلساً.
- الأمانة الطبية المطلقة: يشتهر الدكتور هطيف بالشفافية التامة مع مرضاه؛ فهو لا ينصح بالتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد، ويضع خطة علاجية وتأهيلية واضحة تضمن أفضل النتائج بأقل التكاليف والمخاطر.
- التعامل الاحترافي مع المضاعفات: بفضل خبرته الطويلة، يعتبر عيادة الدكتور هطيف الوجهة الأولى لإصلاح فشل العمليات السابقة وعلاج حالات عدم التئام العظام المعقدة التي عجزت عنها العيادات الأخرى.
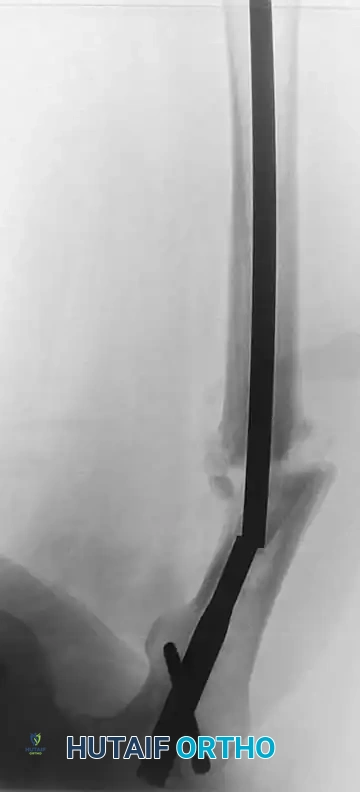
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
الأرقام والإحصائيات مهمة، لكن قصص المرضى هي الدليل القاطع على كفاءة الرعاية الطبية. إليكم بعض الحالات المعقدة التي تم علاجها وتأهيلها بنجاح تام:
القصة الأولى: العودة للمشي بعد كسر مضاعف في الفخذ
تعرض شاب في الثلاثينيات لحادث سير مروع أدى إلى كسر مفتوح ومفتت في عظمة الفخذ مع تهتك في الأنسجة الرخوة. تم نقله لعيادة الدكتور محمد هطيف، حيث أجرى له جراحة عاجلة لتنظيف الجرح وتثبيت الكسر باستخدام مسمار نخاعي تشابكي حديث. بفضل خطة التأهيل الدقيقة التي أشرف عليها الدكتور هطيف شخصياً، بدأ الشاب في تحميل الوزن الجزئي بعد 4 أسابيع، وعاد للمشي بشكل طبيعي تماماً وممارسة عمله بعد 4 أشهر دون أي مضاعفات أو قصر في الطرف.
القصة الثانية: إنقاذ مفصل الركبة لسيدة مسنة
عانت سيدة تبلغ من العمر 65 عاماً من كسر معقد في مفصل الركبة مصحوب بهشاشة عظام شديدة. كانت التوقعات في مراكز أخرى تشير إلى تيبس دائم في المفصل. تدخل الدكتور هطيف باستخدام شرائح تشريحية حديثة ذاتية الغلق (Locking Plates) تضمن ثباتاً فائقاً في العظام الهشة. وبفضل برنامج العلاج الطبيعي المبكر الذي بدأ في اليوم الثاني للجراحة، استعادت السيدة مدى حركياً يتجاوز 120 درجة في ركبتها، وتجنبت تماماً خطر الجلطات الدموية بفضل بروتوكول الوقاية الصارم.
الأسئلة الشائعة حول إعادة التأهيل ومضاعفات الكسور (FAQ)
لتوفير مرجعية شاملة، جمعنا لكم إجابات الأستاذ الدكتور محمد هطيف على أكثر الأسئلة شيوعاً التي تشغل بال المرضى وأسرهم:
1. متى يجب أن أبدأ العلاج الطبيعي بعد جراحة الكسر؟
يبدأ العلاج الطبيعي والتأهيل الحركي "في اليوم التالي" للجراحة مباشرة في معظم الحالات. يبدأ بتمارين بسيطة جداً لتحريك أصابع القدمين أو اليدين، وتمارين التنفس، والانقباض العضلي الثابت لمنع الجلطات، ثم يتدرج البرنامج حسب نوع الكسر وتعليمات الجراح.
2. كم من الوقت يستغرق العظم ليلتئم تماماً؟
يختلف ذلك باختلاف العظمة المكسورة وعمر المريض. بشكل عام، تلتئم كسور الأطراف العلوية خلال 6 إلى 8 أسابيع، بينما تحتاج كسور الأطراف السفلية (مثل الفخذ والساق) من 3 إلى 6 أشهر للالتئام الكامل. التدخين وسوء التغذية يطيلان هذه المدة بشكل كبير.
3. هل الشعور بالألم أثناء جلسات العلاج الطبيعي أمر طبيعي؟
نعم، الشعور بألم محتمل وانزعاج أثناء تمارين الإطالة واستعادة المدى الحركي هو أمر طبيعي وشائع. لكن يجب التفرقة بين "ألم الشد العضلي المفيد" وبين "الألم الحاد أو النابض في مكان الكسر"، والذي يجب إبلاغ المعالج الطبيعي والطبيب المعالج به فوراً.
4. ما هي العلامات التحذيرية التي تدل على وجود عدوى في الجرح الجراحي؟
إذا لاحظت زيادة مفاجئة في الألم، احمراراً يمتد خارج حواف الجرح، تورماً شديداً غير معتاد، خروج إفرازات صديدية ذات رائحة كريهة، أو ارتفاعاً في درجة حرارة الجسم (حمى)، يجب مراجعة عيادة الدكتور محمد هطيف فوراً للتقييم.
5. كيف يمكنني الوقاية من الجلطات الدموية بعد كسور الساق أو الحوض؟
الوقاية تعتمد على "الثالوث الذهبي": أولاً، التحريك المبكر للطرف السليم والمفاصل غير المصابة في الطرف المكسور. ثانياً، شرب كميات كافية من السوائل. ثالثاً، الالتزام التام بتناول الأدوية المميعة للدم التي يصفها الطبيب للمدة المحددة.
6. ما هو "عدم التئام الكسر" (Non-union) وكيف يتم علاجه؟
هو توقف عملية الشفاء العظمي تماماً بعد مرور 6 أشهر من الإصابة. يعالج الدكتور محمد هطيف هذه الحالات المعقدة جراحياً عن طريق تنظيف نهايات العظام الميتة، أخذ طعم عظمي (Bone Graft) من حوض المريض وزراعته في مكان الكسر لتحفيز النمو، وإعادة تثبيت الكسر بشكل أكثر متانة.
7. هل يمكنني العودة لممارسة الرياضة التنافسية بعد كسر معقد؟
بالتأكيد، وهذا هو الهدف الأسمى لبرنامج إعادة التأهيل المتقدم. الكثير من الرياضيين المحترفين يعودون لملاعبهم بعد كسور معقدة بفضل الجراحة الدقيقة والتأهيل الرياضي المتخصص. قرار العودة يتخذه الدكتور هطيف بناءً على صور الأشعة واختبارات القوة العضلية.
8. لماذا يعتبر الأستاذ الدكتور محمد هطيف أفضل دكتور عظام في صنعاء؟
لأنه يجمع بين أعلى الدرجات الأكاديمية (أستاذ بجامعة صنعاء)، خبرة جراحية تتجاوز عقدين من الزمان، استخدام أحدث التقنيات العالمية كالجراحة الميكروسكوبية ومناظير 4K، والأهم من ذلك: الأمانة الطبية والتشخيص الدقيق الذي يضع مصلحة المريض فوق كل اعتبار.
9. ما هو دور التغذية في تسريع التئام الكسور؟
التغذية السليمة تلعب دوراً سحرياً. يحتاج الجسم إلى كميات إضافية من البروتين لبناء الأنسجة، الكالسيوم وفيتامين د لصلابة العظام، وفيتامين سي لتكوين الكولاجين. ينصح بالتركيز على منتجات الألبان، الأسماك، البيض، الحمضيات، والخضروات الورقية الداكنة.
10. كيف يؤثر التدخين على نجاح جراحة الكسور وإعادة التأهيل؟
التدخين هو العدو الأول لالتئام العظام. النيكوتين يسبب انقباض الأوعية الدموية الدقيقة، مما يمنع وصول الأكسجين والمواد الغذائية إلى مكان الكسر. المدخنون معرضون بنسبة تصل إلى 4 أضعاف لخطر "عدم التئام الكسر" والعدوى مقارنة بغير المدخنين. التوقف عن التدخين ضرورة طبية قاطعة لنجاح العلاج.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
