الخلاصة الطبية السريعة: أورام العظام الحميدة هي نموات غير طبيعية للخلايا داخل العظم، ورغم أنها لا تنتشر لأعضاء أخرى (لا تنبث)، إلا أنها قد تسبب ألماً مبرحاً وتلفاً هيكلياً يعرض العظم للكسور. تشمل الأنواع البارزة الورم الأرومي العظمي (Osteoblastoma)، وتكيسات العظام، والورم الليفي الغضروفي، وكثرة منسجات خلايا لانغرهانس. يعتمد العلاج الناجح بشكل أساسي على التشخيص الدقيق والاستئصال الجراحي الاحترافي لضمان عدم عودة الورم والحفاظ على وظيفة الطرف. يُعد الأستاذ الدكتور محمد هطيف المرجع الطبي الأول في اليمن للتعامل مع هذه الحالات المعقدة بأحدث التقنيات الجراحية.
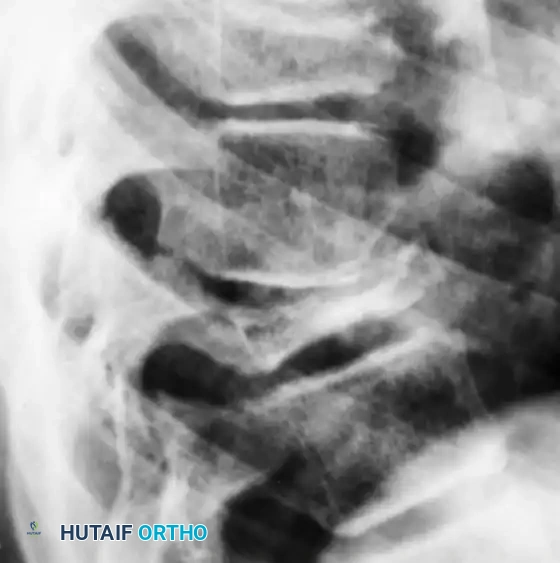
مقدمة شاملة عن أورام العظام الحميدة: كسر حاجز الخوف
عندما يسمع المريض كلمة "ورم"، فإن أول ما يتبادر إلى الذهن هو القلق والخوف من السرطان والمصير المجهول. ومع ذلك، من الأهمية بمكان أن نوضح طبياً أن أورام العظام الحميدة (Benign Bone Tumors) والآفات الشبيهة بالأورام تختلف تماماً وبشكل جذري عن الأورام الخبيثة. هذه الأورام تفتقر إلى القدرة البيولوجية على الانتشار إلى أجزاء أخرى من الجسم (الانبثاث).
ورغم طبيعتها الحميدة، فإن السلوك الموضعي لهذه الأورام يمكن أن يتراوح بين الخمول التام (حيث تكتشف صدفة) والعدوانية الموضعية الشديدة التي قد تؤدي إلى تآكل وضعف هيكلي في العظام، أو ضغط شديد على الأعصاب المحيطة، أو ألم مزمن يؤثر بشكل مدمر على جودة حياة المريض وقدرته على ممارسة حياته اليومية.
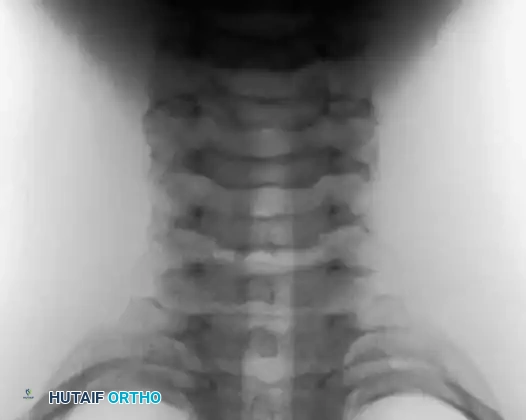
يتطلب تشخيص وعلاج هذه الحالات نهجاً طبياً دقيقاً، صارماً، ومتعدد التخصصات لضمان التخلص من الورم نهائياً مع الحفاظ على الوظيفة الحركية للمريض. في هذا الدليل الطبي الشامل والموسع، سنأخذك في رحلة علمية مفصلة لفهم طبيعة هذه الأورام، مع التركيز العميق على أنواع محددة مثل الورم الأرومي العظمي، وتكيسات العظام المختلفة. نهدف من خلال هذا المحتوى إلى تزويدك بالمعرفة الطبية الموثوقة التي تمكنك من اتخاذ قرارات مستنيرة.
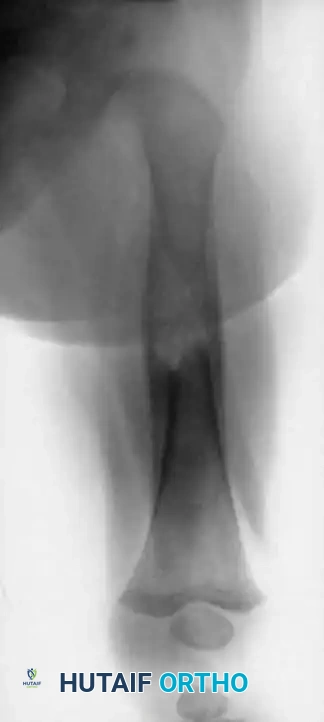
التشريح الحيوي: فهم طبيعة العظام وكيف تنشأ الأورام
لفهم كيف تنشأ أورام العظام الحميدة، يجب أولاً أن نفهم كيف تعمل العظام السليمة. العظام في جسم الإنسان ليست مجرد هياكل صلبة وميتة أو مجرد دعامات للجسد، بل هي أنسجة حية، ديناميكية، ونشطة بيولوجياً تتجدد باستمرار طوال حياة الإنسان.
تتكون العظام من مصفوفة بروتينية ومعادن (خاصة الكالسيوم والفوسفور)، وتدار هذه المنظومة عبر خلايا متخصصة، أهمها:
* الخلايا البانية للعظم (Osteoblasts): وهي الخلايا المسؤولة عن بناء نسيج عظمي جديد.
* الخلايا الناقضة للعظم (Osteoclasts): وهي الخلايا التي تقوم بتكسير وإزالة الأنسجة العظمية القديمة أو التالفة لفسح المجال للعظم الجديد.
* الخلايا العظمية (Osteocytes): وهي الخلايا الناضجة التي تحافظ على النسيج العظمي.
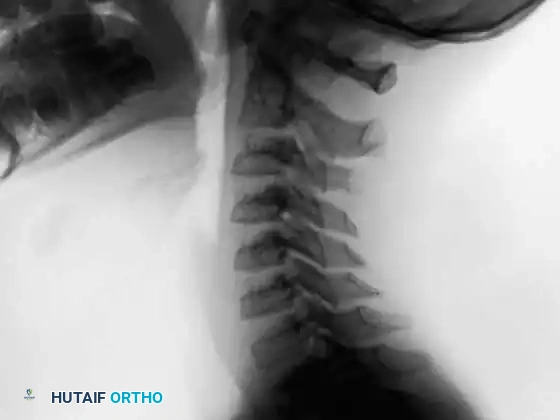
في الحالة الطبيعية، يوجد توازن دقيق ومحكم هرمونياً بين عملية البناء (Osteogenesis) وعملية الهدم (Resorption). ولكن، عندما يحدث خلل جيني موضعي أو طفرة غير معروفة السبب في الحمض النووي لهذه الخلايا، فإنها تفقد استجابتها لإشارات التوقف عن النمو، وتبدأ في الانقسام والنمو بشكل غير مسيطر عليه، مما يؤدي إلى تكوين كتلة نسيجية شاذة تُعرف بالورم. في حالة الأورام الحميدة، تنمو هذه الكتلة ببطء وتظل محصورة داخل قشرة العظم أو في تجويفه النخاعي، لكن نموها المستمر يضغط على الأنسجة السليمة المحيطة ويدمر البنية الهندسية للعظم.
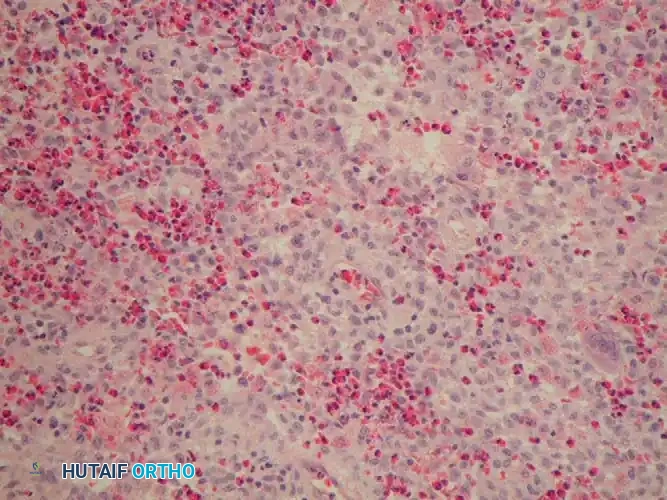
الأستاذ الدكتور محمد هطيف: الخبير الأول لجراحة العظام والأورام في اليمن
عند مواجهة تشخيص بورم في العظام، فإن اختيار الجراح هو القرار الأكثر مصيرية في رحلة العلاج. يُصنف الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة العظام والمفاصل في صنعاء واليمن بلا منازع، وذلك لعدة أسباب تجعله المرجع الطبي الأول:
- المكانة الأكاديمية الرفيعة: يعمل كأستاذ جراحة العظام والمفاصل في كلية الطب بجامعة صنعاء، مما يعكس عمق معرفته الأكاديمية واطلاعه المستمر على أحدث الأبحاث العالمية.
- خبرة تتجاوز العقدين: خبرة سريرية وجراحية تزيد عن 20 عاماً في التعامل مع أعقد حالات العظام، الكسور، والأورام الحميدة.
- الريادة التكنولوجية: هو رائد في استخدام أحدث التقنيات الجراحية في اليمن، بما في ذلك الجراحة الميكروسكوبية الدقيقة (Microsurgery)، ومناظير المفاصل بتقنية 4K (Arthroscopy)، وجراحات استبدال المفاصل المتقدمة (Arthroplasty).
- الأمانة الطبية الصارمة: يُعرف الدكتور هطيف بالصدق والشفافية المطلقة مع مرضاه. لا يتم اللجوء للتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لضمان مصلحة المريض، مع شرح كافة التفاصيل والمخاطر المحتملة بوضوح تام.
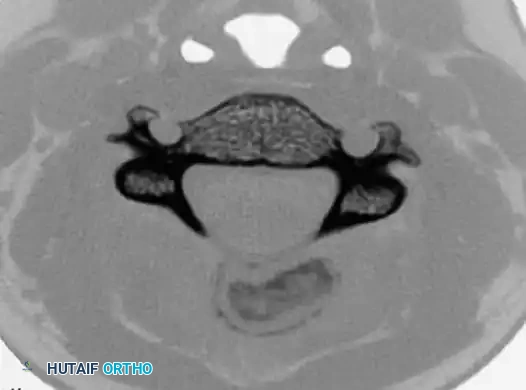
الغوص العميق في أنواع الأورام الحميدة
1. الورم الأرومي العظمي (Osteoblastoma)
يُعد الورم الأرومي العظمي ورماً عظمياً حميداً نادراً، يمثل حوالي 1% فقط من جميع أورام العظام الأولية. ينشأ هذا الورم من الخلايا البانية للعظم (Osteoblasts) التي تقوم بإنتاج نسيج عظمي غير ناضج يسمى (Osteoid).
غالباً ما يصيب هذا الورم الشباب والمراهقين (بين 10 إلى 30 عاماً)، والذكور أكثر عرضة للإصابة من الإناث.
أماكن الإصابة الشائعة:
العمود الفقري هو الموقع الأكثر شيوعاً (حوالي 40% من الحالات)، يليه العظام الطويلة في الساقين (عظم الفخذ والقصبة).

الخصائص السريرية:
على عكس الورم العظمي العظمي (Osteoid Osteoma) المشابه له، فإن الألم الناتج عن الورم الأرومي العظمي يكون أقل حدة ولكنه مستمر، ولا يشتد بالضرورة ليلاً، والأهم من ذلك أنه لا يستجيب بشكل جيد لمسكنات الألم العادية مثل الأسبرين أو مضادات الالتهاب غير الستيرويدية (NSAIDs). كما أن حجمه يكون أكبر (عادة أكبر من 2 سم).
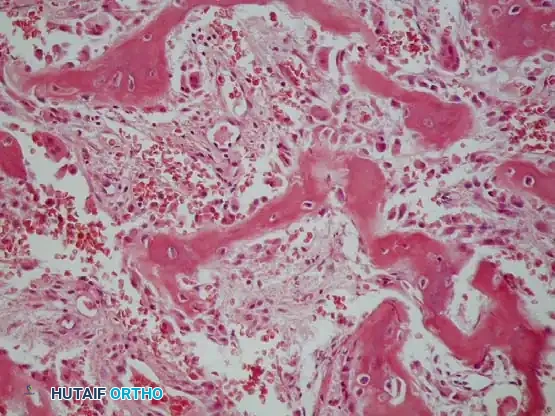
2. تكيسات العظام (Bone Cysts)
تكيسات العظام ليست أوراماً حقيقية بالمعنى الخلوي، بل هي تجاويف مملوءة بالسوائل تتشكل داخل العظم. ورغم ذلك، تُعامل طبياً ضمن فئة الآفات الحميدة لأنها تضعف العظم وتسبب نفس الأعراض.
- كيس العظم البسيط (Unicameral Bone Cyst - UBC): شائع جداً لدى الأطفال والمراهقين. غالباً ما يظهر في نهاية العظام الطويلة (قرب الكتف أو الركبة). عادة لا يسبب ألماً إلا إذا تسبب في كسر العظم (كسر مرضي).
- كيس العظم المتمدد للأوعية الدموية (Aneurysmal Bone Cyst - ABC): آفة عدوانية موضعياً، مليئة بالدم وتتكون من قنوات دموية متعددة. ينمو بسرعة ويمكن أن يوسع العظم ويدمر القشرة الخارجية، مما يسبب ألماً شديداً وتورماً.
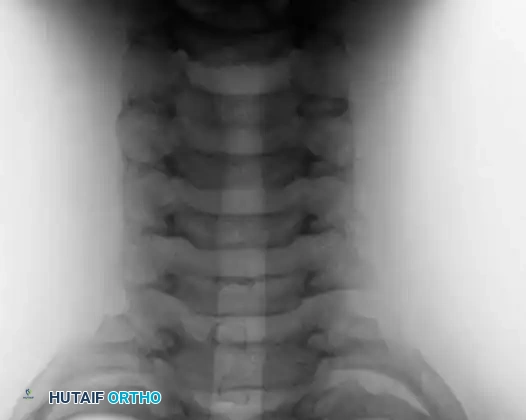
3. أورام وآفات حميدة أخرى
- الورم الليفي الغضروفي المخاطي (Chondromyxoid Fibroma): ورم نادر جداً ينشأ من الغضاريف، يصيب عادة العظام الطويلة ويسبب ألماً وتورماً.
- كثرة منسجات خلايا لانغرهانس (Langerhans Cell Histiocytosis): اضطراب نادر تتكاثر فيه خلايا مناعية معينة وتتجمع في العظام مسببة آفات مدمرة.
جدول مقارنة: أبرز أورام وآفات العظام الحميدة
| نوع الورم / الآفة | الفئة العمرية الأكثر إصابة | الموقع الأكثر شيوعاً | طبيعة الألم | مدى العدوانية الموضعية |
|---|---|---|---|---|
| الورم الأرومي العظمي (Osteoblastoma) | 10 - 30 عاماً | العمود الفقري، العظام الطويلة | ألم مستمر، لا يستجيب للأسبرين | متوسطة إلى عالية (قد يدمر العظم المحيط) |
| كيس العظم البسيط (UBC) | 5 - 15 عاماً | عظم العضد (الكتف)، عظم الفخذ | بدون ألم (إلا في حالة حدوث كسر مرضي) | خفيفة (ينمو ببطء) |
| كيس العظم الدموي (ABC) | 10 - 20 عاماً | حول الركبة، الحوض، العمود الفقري | ألم شديد يتزايد بسرعة، مع تورم | عالية (يتمدد بسرعة ويدمر قشرة العظم) |
| الورم الليفي الغضروفي المخاطي | 10 - 30 عاماً | عظم القصبة (الظنبوب) | ألم مزمن متقطع | متوسطة |
الأسباب وعوامل الخطر: لماذا تظهر هذه الأورام؟
حتى اليوم، لا يزال السبب الدقيق والمباشر لمعظم أورام العظام الحميدة غير مفهوم بالكامل في المجتمع الطبي. ومع ذلك، حددت الأبحاث الطبية عدة عوامل قد تلعب دوراً في تطورها:
- الطفرات الجينية العشوائية: تحدث أخطاء أثناء انقسام خلايا العظام (البانية أو الناقضة)، مما يؤدي إلى نمو شاذ. هذه الطفرات عادة غير موروثة.
- النمو السريع للعظام: يفسر ظهور معظم هذه الأورام والتكيسات خلال فترات الطفولة والمراهقة، حيث تكون العظام في ذروة نشاطها ونموها.
- الصدمات والإصابات (Trauma): هناك اعتقاد شائع بأن الكدمات أو السقوط يسبب أورام العظام. طبياً، الصدمة لا تسبب الورم، ولكن الإصابة غالباً ما تلفت الانتباه إلى منطقة الورم الموجود مسبقاً، أو قد تسبب كسراً في عظم أضعفه الورم سلفاً.
- الاضطرابات الوعائية: يُعتقد أن التكيسات الدموية (ABC) قد تنتج عن خلل في الدورة الدموية الموضعية داخل العظم.
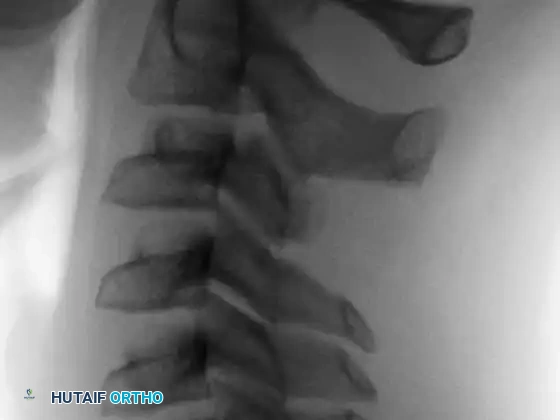
الأعراض السريرية: متى يجب عليك زيارة الطبيب؟
تختلف الأعراض بناءً على نوع الورم، حجمه، وموقعه. من الضروري الانتباه للعلامات التحذيرية التالية:
- الألم المستمر: هو العرض الأكثر شيوعاً. ألم عميق، خافت، يزداد سوءاً مع النشاط وفي بعض الأحيان يوقظ المريض من النوم.
- التورم والكتل الملموسة: إذا كان الورم قريباً من سطح الجلد أو تمدد خارج حدود العظم، قد يلاحظ المريض تورماً قاسياً غير مؤلم أو مؤلماً عند الضغط.
- الكسور المرضية (Pathological Fractures): الورم أو الكيس يأكل من المادة العظمية الصلبة، مما يجعل العظم هشاً وينكسر نتيجة إصابة بسيطة جداً لا تسبب كسراً في العظم السليم.
- الأعراض العصبية: في حالة الورم الأرومي العظمي في العمود الفقري، قد يضغط الورم على النخاع الشوكي أو جذور الأعصاب، مما يسبب تنميلاً، خَدَراً، أو ضعفاً في الأطراف (عرق النسا الكاذب).
- العرج أو تغير في المشية: نتيجة الألم في الساقين أو الحوض.
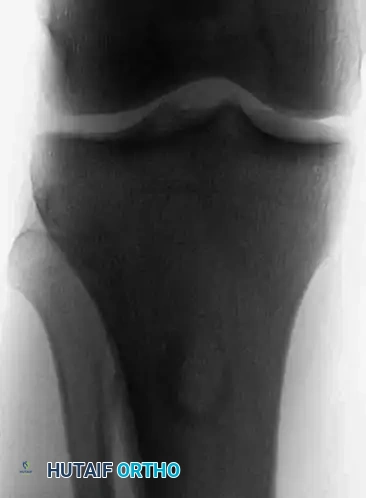
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
التشخيص الخاطئ قد يؤدي إلى كوارث طبية. يعتمد الدكتور محمد هطيف على بروتوكول تشخيصي صارم ومتدرج لضمان التحديد الدقيق لنوع الورم قبل أي تدخل:
- الفحص السريري والتاريخ الطبي: الاستماع الجيد للمريض، تحديد طبيعة الألم، وفحص النطاق الحركي للمفصل القريب من الورم.
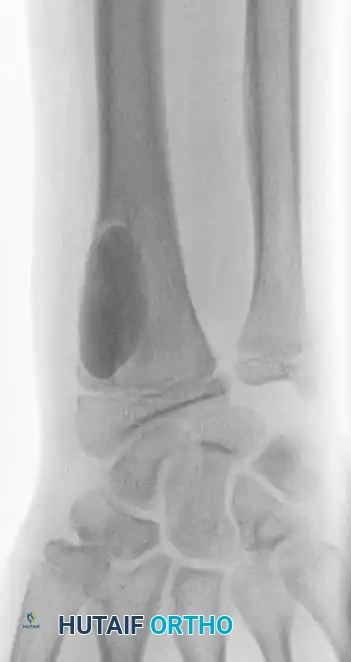
- الأشعة السينية العادية (X-rays): الخطوة الأولى والأساسية. تظهر الأورام الحميدة عادة كآفات محددة الحواف (على عكس الأورام الخبيثة التي تكون حوافها غير واضحة ومخترقة).
- التصوير بالرنين المغناطيسي (MRI): تقنية حاسمة لتحديد امتداد الورم داخل نخاع العظم، وتقييم تأثره على الأنسجة الرخوة المحيطة والأعصاب.
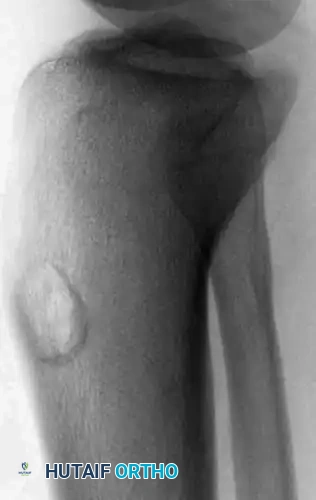
- الأشعة المقطعية المحوسبة (CT Scan): تعطي تفاصيل دقيقة جداً عن البنية القشرية للعظم والتكلسات داخل الورم، وهي ممتازة لتشخيص الورم الأرومي العظمي.
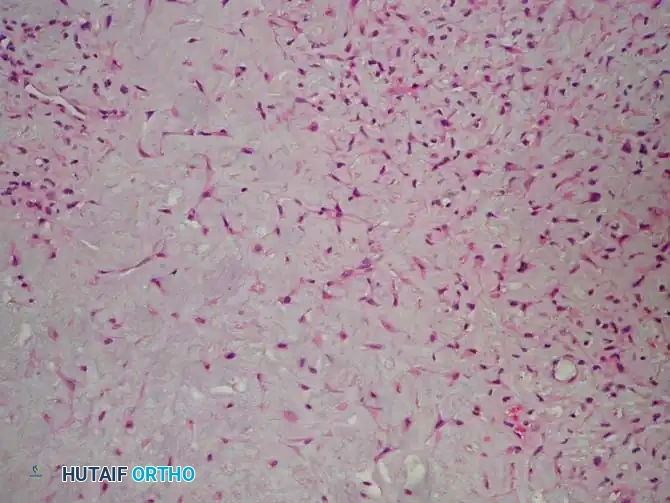
- الخزعة العظمية (Bone Biopsy): في الحالات التي يكون فيها التشخيص الشعاعي غير حاسم، يتم أخذ عينة صغيرة من الورم (إما بإبرة موجهة بالأشعة أو جراحياً) وفحصها تحت المجهر في مختبر الأنسجة المَرَضية لتأكيد التشخيص واستبعاد أي خباثة.
الخيارات العلاجية: بين المراقبة والتدخل الجراحي
لا تتطلب جميع أورام العظام الحميدة جراحة. يتم تحديد خطة العلاج بواسطة الأستاذ الدكتور محمد هطيف بناءً على عمر المريض، نوع الورم، حجمه، والأعراض التي يسببها.
أولاً: العلاج التحفظي (غير الجراحي)
يُستخدم للأورام الصغيرة، غير المؤلمة، والتي لا تهدد قوة العظم.
* المراقبة النشطة (Watchful Waiting): إجراء أشعة دورية كل 3 إلى 6 أشهر للتأكد من عدم نمو الورم. العديد من تكيسات العظام البسيطة عند الأطفال تشفى وتختفي من تلقاء نفسها مع توقف نمو الهيكل العظمي.
* العلاج الدوائي: استخدام مسكنات الألم الموصوفة.
* الحقن الموضعي: في بعض حالات تكيسات العظام، يمكن حقن الكورتيزون أو نخاع العظم داخل الكيس لتحفيز التئامه دون جراحة كبرى.
ثانياً: العلاج الجراحي
يُعد التدخل الجراحي ضرورياً إذا كان الورم يسبب ألماً مستمراً، ينمو بسرعة، يضغط على الأعصاب، أو أضعف العظم لدرجة التهديد بكسر وشيك.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| وجه المقارنة | العلاج التحفظي (المراقبة/الأدوية) | العلاج الجراحي (الاستئصال/التطعيم) |
|---|---|---|
| دواعي الاستخدام | أورام صغيرة، لا تسبب ألماً، لا تهدد بكسر، تكيسات الأطفال البسيطة. | أورام مؤلمة، تنمو بسرعة (مثل ABC و Osteoblastoma)، خطر الكسر العالي. |
| المزايا | تجنب مخاطر التخدير والجراحة، تكلفة أقل، لا توجد فترة نقاهة جراحية. | إزالة الورم نهائياً، تخفيف فوري للألم، تقوية العظم المضعف، الحصول على عينة نسيجية مؤكدة. |
| العيوب / المخاطر | القلق المستمر من نمو الورم، الحاجة لمتابعة شعاعية مكثفة، خطر حدوث كسر مفاجئ. | مخاطر الجراحة العامة (عدوى، نزيف)، الحاجة لفترة تأهيل وعلاج طبيعي، احتمال طفيف لعودة الورم. |
| النتيجة المتوقعة | استقرار الحالة أو اختفاء الآفة بمرور الوقت (في بعض الحالات). | شفاء تام في الغالبية العظمى من الحالات، واستعادة الوظيفة الطبيعية للطرف. |
الخطوات التفصيلية للإجراء الجراحي (كيف تتم العملية؟)
يتميز الأستاذ الدكتور محمد هطيف بدقته المتناهية في غرف العمليات، حيث يطبق بروتوكولات جراحية عالمية لضمان استئصال الورم بالكامل مع الحفاظ على سلامة العظم.
- التخطيط الجراحي الدقيق: دراسة صور الأشعة المقطعية والرنين المغناطيسي لتحديد موقع الورم بدقة ثلاثية الأبعاد.
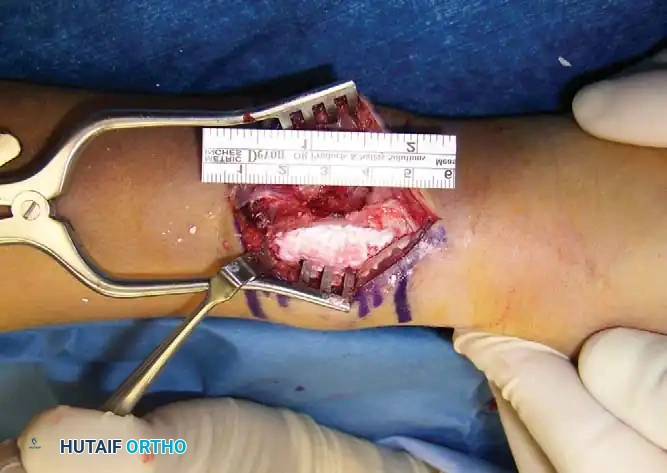
- التخدير والوصول الجراحي: يتم تخدير المريض (تخدير كلي أو نصفي حسب موقع الورم). باستخدام تقنيات الجراحة الميكروسكوبية وأدوات دقيقة، يتم عمل شق جراحي للوصول إلى العظم المصاب دون الإضرار بالعضلات والأعصاب المحيطة.
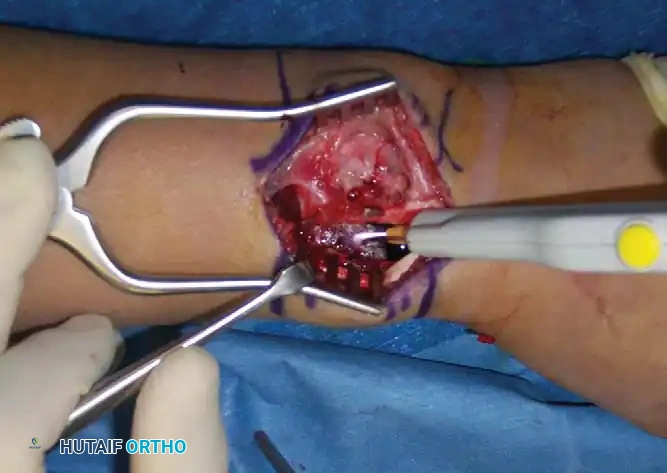
- الكحت والاستئصال (Curettage): يتم فتح نافذة صغيرة في قشرة العظم للوصول إلى الورم. باستخدام أدوات كحت خاصة (Curettes) ومثاقب عالية السرعة (High-speed burrs)، يتم كشط وإزالة جميع أنسجة الورم من داخل التجويف العظمي.
- التعقيم الموضعي (Adjuvants): لتقليل نسبة عودة الورم (خاصة في الأورام العدوانية مثل ABC)، قد يستخدم الدكتور هطيف مواد كيميائية (مثل الفينول) أو الكي الكهربائي (Argon beam) لقتل أي خلايا ورمية مجهرية متبقية في جدار التجويف.
- الترقيع العظمي (Bone Grafting): بعد إزالة الورم، يبقى تجويف فارغ يضعف العظم. يتم ملء هذا التجويف بـ "طُعم عظمي". يمكن أن يكون الطعم من جسم المريض نفسه (Autograft - غالباً من عظم الحوض)، أو طعم صناعي (Synthetic bone graft)، أو من متبرع (Allograft). يساعد هذا الطعم على بناء عظم جديد صلب في مكان الورم القديم.
- التثبيت الداخلي (Internal Fixation): إذا كان العظم ضعيفاً جداً ومعرضاً للكسر، يقوم الدكتور هطيف بتدعيمه باستخدام شرائح ومسامير من التيتانيوم لضمان استقراره أثناء فترة الشفاء.
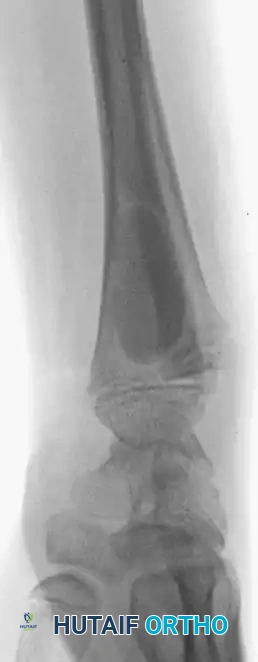
- الإغلاق: إغلاق الشق الجراحي تجميلياً لتقليل الندبات.
دليل التأهيل والعلاج الطبيعي الشامل بعد الجراحة
العملية الجراحية هي نصف العلاج، والنصف الآخر يعتمد على التأهيل السليم. يمر المريض بعدة مراحل:
- المرحلة الأولى (الأسابيع 1 - 2): التركيز على إدارة الألم وتقليل التورم. يتم السماح بحركات سلبية لطيفة للمفاصل المجاورة. إذا كانت الجراحة في الساق، سيحتاج المريض لعكازات ويُمنع من تحميل الوزن الكامل على الطرف المصاب لحماية الترقيع العظمي.
- المرحلة الثانية (الأسابيع 3 - 6): بدء العلاج الطبيعي النشط. السماح بتحميل الوزن التدريجي بناءً على صور الأشعة التي تؤكد بدء التحام الطعم العظمي.
- المرحلة الثالثة (الأسابيع 6 - 12): تمارين تقوية العضلات المحيطة بالعظم المصاب لاستعادة القوة والتوازن.
- المرحلة الرابعة (بعد 3 أشهر): العودة التدريجية للأنشطة الرياضية والحياة الطبيعية بالكامل، مع الاستمرار في المتابعة الدورية مع الدكتور هطيف كل 6 أشهر للت
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
