إجابة سريعة (الخلاصة): التهاب العظم والغضروف السالخ هو حالة تصيب مفصل الركبة حيث يفقد جزء من العظم والغضروف إمداده الدموي، مما قد يؤدي إلى انفصاله. يُعالج مبدئيًا بالراحة والعلاج الطبيعي، وقد يتطلب التدخل الجراحي بالمنظار لتثبيت الجزء المتضرر أو تحفيز الشفاء في الحالات الأكثر تقدمًا.
التهاب العظم والغضروف السالخ بالركبة: استعادة الحركة والحياة الطبيعية
هل تعاني من ألم في الركبة يزداد مع الحركة؟ هل تشعر أحيانًا بـ "نقرة" أو "قفزة" داخل المفصل، أو كأن ركبتك تتوقف عن الحركة للحظة؟ قد تكون هذه الأعراض مؤشرًا على حالة شائعة ولكنها قابلة للعلاج تُعرف بـ "التهاب العظم والغضروف السالخ" (Osteochondritis Dissecans - OCD). إنها حالة لا تزال تثير الكثير من الأسئلة والقلق، خاصةً عندما تصيب المراهقين والشباب النشطين. لكن الخبر السار هو أنه بفضل التطورات الطبية والخبرة المتخصصة، هناك طرق فعالة للتعافي والعودة إلى حياتك الطبيعية.
في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم التهاب العظم والغضروف السالخ، بدءًا من أساسيات تشريح الركبة وصولاً إلى أحدث خيارات العلاج والتعافي. ويسعدنا أن نسلط الضوء على الخبرة الرائدة للأستاذ الدكتور محمد هطيف، والذي يُعد من أبرز الخبراء في علاج هذه الحالات المعقدة في صنعاء واليمن والمنطقة، ملتزمًا بتقديم الرعاية الأكثر جودة والنتائج الأفضل لمرضاه.
ما هو التهاب العظم والغضروف السالخ (OCD)؟ فهم الحالة ببساطة
التهاب العظم والغضروف السالخ، أو ما يُعرف اختصارًا بـ "OCD"، هو حالة تؤثر على المفاصل، وأكثرها شيوعًا هو مفصل الركبة. تخيل أن مفصلك مثل محرك آلة معقدة، حيث تعمل الأجزاء بسلاسة بفضل طبقة واقية. في حالة OCD، يحدث خلل في جزء صغير من هذه "الطبقة الواقية" (الغضروف المفصلي) والعظم الذي يقع أسفلها مباشرة (العظم تحت الغضروفي).
بشكل أساسي، يفقد هذا الجزء الصغير من العظم والغضروف إمداده الدموي الكافي، مما يجعله ضعيفًا وهشًا. مع مرور الوقت، يمكن أن يصبح هذا الجزء "منفصلاً" أو "سالخًا" جزئيًا أو كليًا عن العظم المحيط به، تمامًا كقطعة صغيرة من الأثاث تنفصل عن هيكله. إذا انفصلت هذه القطعة تمامًا وتحركت بحرية داخل المفصل، يمكن أن تسبب ألمًا شديدًا، وتورمًا، وحتى "قفل" المفصل.
لا يزال السبب الدقيق لـ OCD غير مفهوم تمامًا، ويُشار إليه أحيانًا بأنه "تغير بؤري مجهول السبب" في العظم تحت الغضروفي. ومع ذلك، من المهم أن نعرف أنها حالة قابلة للعلاج، وأن التدخل المبكر يمكن أن يمنع المضاعفات طويلة الأمد مثل خشونة المفصل المبكرة.
رحلة داخل مفصل الركبة: تشريح مبسط
لفهم التهاب العظم والغضروف السالخ بشكل أفضل، دعنا نلقي نظرة سريعة على تشريح مفصل الركبة بطريقة مبسطة. الركبة هي واحدة من أكبر المفاصل وأكثرها تعقيدًا في جسم الإنسان، وهي ضرورية للمشي والجري والقفز.
يتكون مفصل الركبة بشكل أساسي من التقاء ثلاثة عظام رئيسية:
1.
عظم الفخذ (Thigh Bone):
العظم الطويل في الجزء العلوي من الساق.
2.
عظم الساق (Shin Bone - Tibia):
العظم الكبير في الجزء السفلي من الساق.
3.
الرضفة (Kneecap - Patella):
العظم الصغير المتحرك الذي يقع أمام المفصل.
أهم الأجزاء داخل المفصل:
- الغضروف المفصلي (Articular Cartilage): هو نسيج ناعم وأملس، أبيض اللون، يغطي نهايات العظام داخل المفصل (خاصة في عظم الفخذ والساق والرضفة). وظيفته الأساسية هي تقليل الاحتكاك بين العظام وتوفير سطح انزلاقي سلس يسمح بحركة المفصل دون ألم، ويعمل أيضًا كممتص للصدمات. في حالة OCD، يتأثر هذا الغضروف.
- العظم تحت الغضروفي (Subchondral Bone): هو الطبقة العظمية الموجودة مباشرة تحت الغضروف المفصلي. هو الذي يوفر الدعم والتغذية للغضروف. عندما يُصاب هذا العظم في OCD، تتأثر بالتالي صحة الغضروف الذي فوقه.
الموقع الأكثر شيوعًا للإصابة بـ OCD:
مع أن التهاب العظم والغضروف السالخ يمكن أن يحدث في مفاصل أخرى مثل الكاحل والكوع، إلا أن الركبة هي الموقع الأكثر شيوعًا للإصابة. وتحديدًا، غالبًا ما يظهر على "اللقمة الفخذية الإنسية" (Medial Femoral Condyle)، وهو الجزء الداخلي السفلي من عظم الفخذ الذي يشكل جزءًا من مفصل الركبة. في هذا المكان، يمكن أن تبدأ المشكلة بتلين العظم تحت الغضروفي والغضروف الذي يغطيه، ثم تتطور إلى انفصال جزئي أو كلي.
ما الذي يسبب التهاب العظم والغضروف السالخ؟ الأسباب وعوامل الخطر
على الرغم من أن السبب الدقيق لـ OCD لا يزال محط بحث وتكهنات علمية، إلا أن هناك عدة نظريات وعوامل خطر مقترحة يمكن أن تسهم في تطور هذه الحالة. يُشار إلى هذه العوامل غالبًا بـ "أسباب المرض" أو "الآلية المرضية".
النظريات الرئيسية وراء OCD:
-
نقص الإمداد الدموي (نقص التروية الدموية - Ischemia):
- هذه هي النظرية الأكثر قبولًا. يعتقد العديد من الباحثين أن المشكلة تبدأ عندما لا يصل ما يكفي من الدم إلى جزء معين من العظم تحت الغضروفي. تمامًا مثل أي نسيج في الجسم، يحتاج العظم إلى إمداد دموي مستمر للبقاء حيًا وصحيًا. إذا انقطع هذا الإمداد أو قل بشكل كبير، تموت الخلايا العظمية في تلك المنطقة، وتُعرف هذه العملية بـ "النخر العظمي". هذا ما أشار إليه السير جيمس باجيت في عام 1870 بـ "النخر الهادئ" الذي اعتقد لاحقًا أنه OCD. هذا الضعف في العظم يجعل الغضروف الذي فوقه عرضة للتلف والانفصال.
-
الصدمات المتكررة أو الحادة (Trauma and Repetitive Stress):
- يُعد الإجهاد المتكرر على المفصل، خاصةً في الأنشطة الرياضية التي تتضمن القفز والجري والتواء الركبة، أحد العوامل المساهمة القوية. الصدمات الصغيرة المتكررة بمرور الوقت يمكن أن تضر الأوعية الدموية الصغيرة التي تغذي العظم تحت الغضروفي، أو تسبب كسورًا إجهادية مجهرية تؤدي إلى ضعف المنطقة. كما أن إصابة حادة واحدة (مثل الالتواء أو السقوط) يمكن أن تؤدي إلى OCD.
-
العوامل الوراثية (Genetic Factors):
- هناك بعض الأدلة التي تشير إلى أن OCD قد يكون له مكون وراثي، حيث يُلاحظ أحيانًا في أفراد من نفس العائلة. هذا يعني أن بعض الأشخاص قد يكون لديهم استعداد وراثي لتطوير هذه الحالة.
-
اضطرابات في مراكز التعظم الإضافية (Accessory Centers of Ossification):
- هذه النظرية تركز على مرحلة النمو. في الأطفال والمراهقين، تتكون العظام من مراكز تعظم (أجزاء تتحول إلى عظم). أحيانًا تتشكل مراكز تعظم إضافية غير طبيعية أو لا تندمج بشكل صحيح مع العظم الرئيسي، مما يجعل المنطقة ضعيفة وعرضة للانفصال.
-
النمو السريع (Rapid Growth):
- الأطفال والمراهقون الذين يمرون بفترات نمو سريعة قد يكونون أكثر عرضة للإصابة بـ OCD. يُعتقد أن النمو السريع قد يؤثر على توازن الإمداد الدموي للعظم والغضروف، أو يجعل الهياكل العظمية أكثر عرضة للإجهاد.
من هم الأكثر عرضة للإصابة؟
- المراهقون والشباب: عادةً ما يتم تشخيص OCD في سن يتراوح بين 10 و 20 عامًا، خاصةً الذكور النشطين رياضيًا.
- الرياضيون: أولئك الذين يمارسون رياضات تتطلب حركات متكررة للركبة أو تحمل وزنًا عاليًا (كرة القدم، كرة السلة، الجمباز).
- الذكور: يعتبر الذكور أكثر عرضة للإصابة بـ OCD من الإناث.
فهم هذه الأسباب وعوامل الخطر يساعد في تحديد نهج التشخيص والعلاج الأنسب لكل مريض.
علامات وأعراض التهاب العظم والغضروف السالخ: متى يجب أن ترى الطبيب؟
إن التعرف على أعراض التهاب العظم والغضروف السالخ مبكرًا أمر بالغ الأهمية للحصول على أفضل النتائج العلاجية. قد تكون الأعراض خفيفة في البداية وتزداد سوءًا بمرور الوقت.
الأعراض الشائعة لـ OCD:
-
الألم (Pain):
- هذا هو العرض الأكثر شيوعًا. يكون الألم عادةً في الجزء الأمامي أو الداخلي من الركبة (إذا كانت الإصابة في اللقمة الفخذية الإنسية).
- يزداد الألم عادةً مع النشاط البدني أو ممارسة الرياضة، ويتحسن مع الراحة.
- قد يوصف الألم بأنه "عميق" أو "موجع".
-
التورم (Swelling):
- قد تلاحظ تورمًا في الركبة، خاصةً بعد النشاط. هذا التورم هو استجابة التهابية للمفصل.
-
الشعور بالصوت أو النقرة (Clicking/Popping Sensation):
- إذا بدأ جزء من الغضروف والعظم في الانفصال أو تحرك بحرية داخل المفصل، فقد تسمع أو تشعر بنقرات أو طقطقة عند تحريك الركبة.
-
التيبس (Stiffness):
- قد تشعر الركبة بالتيبس، خاصةً بعد فترات من عدم النشاط، مثل الاستيقاظ في الصباح أو بعد الجلوس لفترة طويلة.
-
"القفزة" أو "القفل" في الركبة (Catching/Locking):
- هذا عرض أكثر خطورة ويشير عادةً إلى أن قطعة من الغضروف والعظم قد انفصلت تمامًا وتتحرك بحرية داخل المفصل، مما يعيق حركته ويجعله "يقفل" أو "يتعثر" فجأة.
-
الضعف أو عدم الاستقرار (Weakness/Instability):
- قد يشعر البعض بأن ركبتهم "تتخلى عنهم" أو أنها غير مستقرة، خاصةً عند محاولة تحمل الوزن.
جدول يوضح الأعراض ومؤشراتها:
| العرض | الوصف | متى يُعتبر مقلقًا؟ |
|---|---|---|
| الألم | وجع خفيف إلى متوسط في الركبة، يزداد مع النشاط ويخف بالراحة. | ألم مستمر لا يخف بالراحة، أو يزداد شدة بشكل مفاجئ. |
| التورم | انتفاخ حول المفصل، قد يكون مرئيًا أو محسوسًا. | تورم شديد، مصحوبًا بحرارة واحمرار. |
| النقرة/الفرقعة | صوت أو إحساس عند تحريك الركبة، قد يكون مصحوبًا بألم. | نقرة أو فرقعة متكررة، خاصة إذا كانت تؤدي إلى "قفل" المفصل أو ألم حاد. |
| التيبس | صعوبة في ثني أو فرد الركبة بالكامل، خاصة بعد الراحة. | تيبس يمنع الأنشطة اليومية، أو يزداد سوءًا. |
| القفل/التعثر | شعور بأن الركبة "تتوقف" أو "تعلق" فجأة، قد يتطلب تحريكها بطريقة معينة لفتحها. | حدوث متكرر للقفل أو التعثر، مما يعيق الحركة بشكل كبير. |
| ضعف/عدم استقرار | شعور بأن الركبة "تتخلى" عنك، أو صعوبة في تحمل الوزن عليها. | عدم القدرة على تحمل الوزن أو المشي بشكل طبيعي. |
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تؤثر على جودة حياتك أو تمنعك من ممارسة أنشطتك المعتادة، فمن الضروري استشارة طبيب متخصص في جراحة العظام. التشخيص المبكر يفتح الباب أمام خيارات علاجية أقل توغلًا وأكثر فعالية. الأستاذ الدكتور محمد هطيف وفريقه المتخصص في صنعاء مستعدون لتقديم الرعاية اللازمة لتقييم حالتك بدقة وتوجيهك نحو العلاج الأمثل.
التشخيص الدقيق: خطوتك الأولى نحو التعافي
عند زيارتك للأستاذ الدكتور محمد هطيف، ستبدأ رحلة التشخيص التي تعتمد على مزيج من التقييم السريري والتصوير الطبي لتقديم صورة كاملة وشاملة لحالتك. التشخيص الدقيق هو حجر الزاوية لأي خطة علاجية ناجحة.
خطوات التشخيص:
-
التاريخ المرضي والفحص السريري:
- سيقوم الأستاذ الدكتور محمد هطيف بسؤالك عن الأعراض التي تعاني منها، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، وأي إصابات سابقة أو تاريخ عائلي.
- ثم سيُجري فحصًا بدنيًا دقيقًا لركبتك، يتحقق من نطاق الحركة، ويقيم وجود أي تورم أو ألم عند لمس مناطق معينة، ويجري اختبارات خاصة لتقييم استقرار المفصل وتحديد ما إذا كان هناك أي قطع غضروفية حرة.
-
التصوير بالأشعة السينية (X-rays):
- تُعد الأشعة السينية مفيدة في إظهار العظام وتحديد ما إذا كان هناك أي تغييرات عظمية أو انفصال لقطعة عظمية كبيرة. قد لا تظهر الأشعة السينية دائمًا مراحل OCD المبكرة، لكنها ضرورية لاستبعاد حالات أخرى ولرؤية الهيكل العظمي العام.
-
التصوير بالرنين المغناطيسي (MRI):
- هذا هو الفحص الأكثر أهمية وحسمًا في تشخيص التهاب العظم والغضروف السالخ. يوفر التصوير بالرنين المغناطيسي صورًا مفصلة للغاية للأنسجة الرخوة، بما في ذلك الغضروف المفصلي والعظم تحت الغضروفي.
- يمكن للرنين المغناطيسي أن يحدد بدقة حجم الآفة، وموقعها، وما إذا كانت مستقرة أم بدأت في الانفصال، ومدى صحة الغضروف المحيط بها. هذه المعلومات حاسمة في اتخاذ قرار العلاج.
-
أحيانًا، الموجات فوق الصوتية (Ultrasound):
- في بعض الحالات، يمكن استخدام الموجات فوق الصوتية لتقييم السوائل حول المفصل أو لتوجيه بعض الإجراءات، لكنها ليست الفحص التشخيصي الرئيسي لـ OCD.
بعد جمع كل هذه المعلومات، سيتمكن الأستاذ الدكتور محمد هطيف من وضع تشخيص دقيق وتقييم مدى خطورة حالتك، مما يمهد الطريق لوضع خطة علاجية مخصصة تناسب احتياجاتك وأهدافك.
خيارات العلاج: من التحفظ إلى التدخل الجراحي
تعتمد خطة علاج التهاب العظم والغضروف السالخ بشكل كبير على عدة عوامل، بما في ذلك عمر المريض، حجم الآفة وموقعها، ما إذا كانت مستقرة أم لا، وما إذا كان هناك انفصال لقطعة غضروفية عظمية. يتبع الأستاذ الدكتور محمد هطيف نهجًا شخصيًا، مع التركيز على الخيار الأقل توغلاً أولاً، مع الأخذ في الاعتبار أفضل فرصة للشفاء والعودة الكاملة للوظيفة.
أولاً: العلاج غير الجراحي (التحفظي)
يُفضل العلاج غير الجراحي غالبًا، خاصةً في الحالات المبكرة، أو عندما تكون الآفة مستقرة (غير منفصلة)، ولدى الأطفال والمراهقين الذين لا تزال صفائح النمو لديهم مفتوحة، حيث يمتلكون قدرة أكبر على الشفاء الذاتي.
-
الراحة وتعديل النشاط:
- الخطوة الأساسية هي تقليل أو إيقاف الأنشطة التي تسبب الألم أو تزيد من إجهاد الركبة المصابة. هذا قد يعني التوقف المؤقت عن الرياضة أو الأنشطة عالية التأثير.
- قد يُنصح باستخدام العكازات لتجنب تحميل الوزن على الركبة لفترة من الوقت، تتراوح من بضعة أسابيع إلى عدة أشهر.
-
العلاج الطبيعي (Physical Therapy):
- يلعب العلاج الطبيعي دورًا حيويًا في تقوية العضلات المحيطة بالركبة (خاصة عضلات الفخذ الأمامية والخلفية) واستعادة مرونة المفصل ونطاق حركته.
- يساعد المعالج الفيزيائي في تصميم برنامج تمارين فردي لتعزيز استقرار الركبة دون إجهاد المنطقة المصابة.
-
الأدوية:
- قد توصف الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والتورم.
- في بعض الحالات، يمكن استخدام مسكنات الألم الخفيفة الأخرى.
-
التجبير أو الدعامات (Bracing):
- يمكن استخدام دعامة الركبة لتثبيت المفصل وتقليل حركته، مما يوفر بيئة مثالية للشفاء ويحمي المنطقة المصابة.
-
المتابعة الدورية:
- سيتم إجراء فحوصات دورية، غالبًا باستخدام الأشعة السينية أو الرنين المغناطيسي، لمراقبة شفاء الآفة والتأكد من عدم تفاقمها.
متى يتم اللجوء للعلاج غير الجراحي؟
* الآفات الصغيرة والمستقرة.
* الأطفال والمراهقون الذين لم تُغلق صفائح النمو لديهم بعد.
* عدم وجود أعراض ميكانيكية (مثل القفل أو التعثر).
ثانيًا: العلاج الجراحي
يُصبح التدخل الجراحي ضروريًا عندما لا ينجح العلاج غير الجراحي، أو عندما تكون الآفة كبيرة، غير مستقرة، أو عندما تنفصل قطعة من الغضروف والعظم داخل المفصل. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه العمليات باستخدام أحدث التقنيات لضمان أفضل النتائج.
أنواع العمليات الجراحية الشائعة لـ OCD:
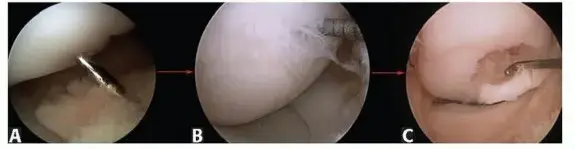
تُجرى معظم عمليات OCD بالمنظار (Arthroscopic Surgery)، وهي تقنية جراحية طفيفة التوغل تتضمن إحداث شقوق صغيرة جدًا في الركبة.
-
التثقيب (Drilling) أو التحفيز المجهري (Microfracture):
- الهدف: تحفيز شفاء العظم تحت الغضروفي وتكوين غضروف جديد.
- الكيفية: إذا كانت الآفة سليمة ولكن لا تظهر عليها علامات الشفاء، يقوم الجراح بإجراء عدة ثقوب صغيرة جدًا في العظم تحت الغضروفي. هذه الثقوب تسمح للدم والخلايا الجذعية من نخاع العظم بالوصول إلى المنطقة المصابة، مما يحفز نمو غضروف ليفي جديد (fibrocartilage) يملأ العيب.
- التثقيب الرجعي (Retrograde Drilling): يمكن إجراء الثقوب من خلف الآفة دون اختراق الغضروف السطحي، للحفاظ على سلامة الغضروف قدر الإمكان.
-
تثبيت الشظية المنفصلة (Fixation of Unstable/Detached Fragment):
- الهدف: إعادة توصيل القطعة العظمية الغضروفية المنفصلة بمكانها الأصلي.
- الكيفية: إذا كانت قطعة العظم والغضروف قد انفصلت ولكنها لا تزال سليمة وقابلة للحياة، يقوم الجراح بإعادتها إلى مكانها الأصلي وتثبيتها باستخدام مسامير أو دبابيس خاصة (غالبًا ما تكون قابلة للامتصاص الحيوي ولا تتطلب إزالة لاحقًا). هذا يحاول الحفاظ على الغضروف الأصلي للمريض.
-
إزالة الشظايا الحرة (Loose Body Removal):
- الهدف: إزالة أي قطع عظمية غضروفية انفصلت تمامًا وتسبح بحرية داخل المفصل مسببة أعراض القفل والألم.
- الكيفية: إذا كانت الشظية المنفصلة تالفة جدًا أو صغيرة جدًا بحيث لا يمكن إعادة تثبيتها، يقوم الجراح بإزالتها بالمنظار.
-
تقنيات استعادة الغضروف (Cartilage Restoration Techniques):
- الهدف: استبدال الغضروف التالف أو المفقود.
-
الكيفية:
في حالات الآفات الكبيرة أو التي لا تستجيب للتدخلات الأخرى، قد يلجأ الأستاذ الدكتور محمد هطيف إلى تقنيات أكثر تقدمًا مثل:
- زرع الغضروف الذاتي (Autologous Chondrocyte Implantation - ACI): يتم أخذ خلايا غضروفية سليمة من المريض، زراعتها في المختبر لتتكاثر، ثم إعادة زرعها في منطقة العيب.
- نقل الطعم العظمي الغضروفي (Osteochondral Autograft Transfer System - OATS): يتم أخذ أسطوانات صغيرة من العظم والغضروف السليم من منطقة غير حاملة للوزن في نفس الركبة، وزرعها في منطقة العيب.
- زرع الطعم العظمي الغضروفي الخيفي (Osteochondral Allograft Transplantation): يتم استخدام طعم عظمي غضروفي من متبرع (بنك أنسجة) لإصلاح الآفات الكبيرة جدًا.
جدول مقارنة بين العلاج غير الجراحي والجراحي:
| الميزة | العلاج غير الجراحي (التحفظي) | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام | آفات صغيرة ومستقرة، مرضى صغار السن (أطفال ومراهقون) بصفائح نمو مفتوحة، عدم وجود أعراض ميكانيكية. | فشل العلاج التحفظي، آفات كبيرة أو غير مستقرة، انفصال قطعة عظمية غضروفية، أعراض قفل أو تعثر. |
| المدة المتوقعة | أسابيع إلى شهور من الراحة وتعديل النشاط. | إجراء جراحي واحد، يليه فترة تعافٍ طويلة (شهور إلى سنة). |
| التعافي | تدريجي، غالبًا ما يتضمن علاجًا طبيعيًا مكثفًا. | يتطلب برنامج إعادة تأهيل مكثف ومتابعة دقيقة. |
| **المخاط |
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.