إجابة سريعة (الخلاصة): مرض العظام الزجاجية (التعظم الناقص) هو اضطراب وراثي يسبب كسورًا وتشوهات متكررة. يشمل علاجه جراحات متطورة مثل عمليات قطع العظم المتعددة وتثبيت العظام بأسياخ تلسكوبية داخل النخاع، لتصحيح التشوهات وتقوية العظام وتحسين جودة حياة المرضى.
مرض العظام الزجاجية (التعظم الناقص): دليل شامل للآباء والأمهات في اليمن والخليج العربي
يُعدّ مرض العظام الزجاجية، أو ما يُعرف طبيًا بـ "التعظم الناقص" (Osteogenesis Imperfecta - OI)، تحديًا كبيرًا يواجهه الأطفال المصابون به وأسرهم. إنه مرض وراثي نادر يجعل العظام هشة وضعيفة للغاية، عرضة للكسور المتكررة حتى من أبسط الإصابات أو حتى دون سبب واضح. هذه الكسور المتكررة لا تسبب الألم الشديد فحسب، بل تؤدي أيضًا إلى تشوهات عظمية معقدة تُعيق حركة الطفل ونموه الطبيعي، وتُحدّ من قدرته على ممارسة حياته اليومية بشكل طبيعي.
في هذا الدليل الشامل والمفصل، نهدف إلى تقديم معلومات واضحة ومُطمئنة حول مرض العظام الزجاجية، بدءًا من فهم طبيعة المرض وتأثيره على الجسم، مرورًا بأحدث طرق التشخيص، وصولًا إلى خيارات العلاج المتاحة، وخصوصًا التقنيات الجراحية المتطورة التي تُحدث فرقًا حقيقيًا في حياة الأطفال المصابين. نؤكد لكم أن التقدم الطبي الهائل في مجال جراحة العظام، بفضل جهود خبراء مثل الأستاذ الدكتور محمد هطيف في اليمن، قد فتح آفاقًا جديدة للأمل لهؤلاء الأطفال وأسرهم.
سنتناول في هذا الدليل:
* مقدمة تفصيلية عن مرض العظام الزجاجية وأهمية العلاج المبكر.
* تبسيط تشريح العظام وكيف يؤثر المرض عليها.
* الأسباب والأعراض التي يجب الانتباه إليها.
* خيارات العلاج المتاحة، الجراحية وغير الجراحية، مع التركيز على التقنيات الحديثة.
* خطة التعافي وإعادة التأهيل الشاملة بعد الجراحة.
* قصص نجاح مُلهمة لأطفال تجاوزوا التحدي.
هدفنا هو تمكينكم بالمعرفة، وتقديم يد العون لكم لتفهموا أن هناك حلولًا فعالة ومبتكرة يمكنها أن تُغيّر مسار حياة أطفالكم نحو الأفضل، وتمنحهم الفرصة لعيش حياة أقرب ما تكون إلى الطبيعية.
فهم مرض العظام الزجاجية (التعظم الناقص): ما هو ولماذا يحدث؟
مرض العظام الزجاجية هو اضطراب وراثي يؤثر بشكل أساسي على تكوين الكولاجين، وهو بروتين أساسي يُشكل اللبنة الأساسية للعظام والأنسجة الضامة الأخرى في الجسم. يمكن تخيل الكولاجين كالإسمنت الذي يربط حجارة البناء (المعادن مثل الكالسيوم) معًا ليُشكل عظمًا قويًا ومرنًا. عندما يكون هذا الكولاجين ناقصًا أو معيبًا، تصبح العظام هشة وضعيفة، مثل الزجاج، ومن هنا جاءت تسمية "العظام الزجاجية".
يصنف مرض العظام الزجاجية إلى عدة أنواع، تتراوح شدتها من الخفيفة جدًا إلى الشديدة جدًا، ولكن السمة المشتركة بين جميع الأنواع هي هشاشة العظام والكسور المتكررة. قد تظهر بعض الأنواع حتى قبل الولادة، مما يؤدي إلى كسور داخل الرحم، بينما قد تظهر أنواع أخرى في سنوات الطفولة المبكرة أو حتى متأخرًا.
أسباب المرض:
السبب الرئيسي لمرض العظام الزجاجية هو طفرات جينية في جينات معينة، عادةً ما تكون الجينات المسؤولة عن إنتاج الكولاجين من النوع الأول (COL1A1 و COL1A2). في معظم الحالات، تكون هذه الطفرات موروثة من أحد الوالدين أو كليهما، حتى لو لم يظهر عليهما أعراض المرض (حاملين للجين). في بعض الحالات، قد تحدث الطفرة الجينية بشكل تلقائي في الجنين دون وجود تاريخ عائلي للمرض. فهمنا لهذه الأسباب الجينية مهم جدًا لتوجيه خيارات العلاج الوراثي والاستشارة الأسرية.
تبسيط تشريح العظام وتأثير مرض العظام الزجاجية
لفهم أفضل لكيفية تأثير مرض العظام الزجاجية، دعونا نلقي نظرة مبسطة على تشريح العظام، وخصوصًا العظام الطويلة التي تتأثر بشكل كبير بهذا المرض.
العظام الطويلة: حجر الزاوية في الحركة
العظام الطويلة هي العظام التي تشكل الأطراف، مثل عظم الفخذ في الساق، وعظم الساق (القصبة والشظية)، وعظم العضد في الذراع، وعظم الساعد (الزند والكعبرة). تتميز هذه العظام بشكلها الأنبوبي الطويل، وهي حيوية للحركة، الدعم، وحماية الأعضاء الداخلية. تتكون العظم الطويلة من عدة أجزاء رئيسية:
- الكردوس (Epiphysis): الأطراف المنتفخة للعظم، حيث تلتقي العظام لتشكل المفاصل.
- مشاش العظم (Metaphysis): المنطقة بين الكردوس والجسم الرئيسي للعظم، وتحتوي على صفائح النمو (Growth plates) لدى الأطفال، وهي المسؤولة عن زيادة طول العظم.
- جسم العظم (Diaphysis): الجزء الأنبوبي الأوسط والطويل للعظم. هذا الجزء هو الذي يتأثر بشكل كبير بالكسور والتشوهات في مرض العظام الزجاجية.
- نخاع العظم (Bone Marrow): يوجد داخل تجويف جسم العظم، وهو المسؤول عن إنتاج خلايا الدم.
- السمحاق (Periosteum): طبقة رقيقة من النسيج الضام تغطي السطح الخارجي للعظم، وتحتوي على أوعية دموية وأعصاب، وتلعب دورًا في نمو العظم وإصلاحه.
كيف يؤثر مرض العظام الزجاجية على هذه التركيبة؟
في الوضع الطبيعي، تتكون العظام من شبكة قوية من ألياف الكولاجين التي تتشابك مع معادن الكالسيوم والفوسفات لتُشكل بنية صلبة ومرنة في آن واحد. في مرض العظام الزجاجية، يكون الكولاجين غير كافٍ أو معيبًا، مما يؤدي إلى:
- ضعف البنية العظمية: تصبح العظام أقل كثافة وأكثر مسامية، مما يقلل من مقاومتها للضغط والقوى الخارجية.
- الكسور المتكررة: حتى الحركات البسيطة أو السقوط الخفيف يمكن أن يسبب كسرًا. هذه الكسور قد تكون في أي عظم، ولكنها شائعة جدًا في العظام الطويلة (الفخذ، الساق، العضد).
- تشوهات العظام: بسبب تكرار الكسور وضعف العظام، قد تلتئم العظام بشكل خاطئ، مما يؤدي إلى تقوسات وانحناءات في العظام الطويلة (مثل تقوس الساقين أو الذراعين). هذه التشوهات تُفاقم من خطر الكسور المستقبلية وتُعيق حركة الطفل.
- مشاكل في النمو: قد يؤثر ضعف العظام والكسور المتكررة على صفائح النمو، مما يؤدي إلى قصر القامة لدى الأطفال المصابين.
-
أعراض خارج الهيكل العظمي:
نظرًا لأن الكولاجين موجود في أنسجة أخرى غير العظام، فقد يُعاني الأطفال المصابون بمرض العظام الزجاجية من أعراض أخرى مثل:
- الصلبة الزرقاء (Blue Sclera): الجزء الأبيض من العين يظهر بلون أزرق أو رمادي بسبب شفافية الأنسجة الضامة الرقيقة التي تُظهر الأوعية الدموية الأساسية.
- تكسر الأسنان (Dentinogenesis Imperfecta): ضعف وتغير لون الأسنان.
- ارتخاء الأربطة (Ligamentous Laxity): مفاصل أكثر مرونة من المعتاد.
- فقدان السمع: في بعض الحالات، خاصة في الأنواع الأكثر شدة.
فهم هذه الجوانب التشريحية والوظيفية يساعد الآباء على تقدير أهمية العلاج المتخصص والدعم الشامل لأطفالهم.
أسباب وأعراض مرض العظام الزجاجية: تشخيص مبكر لحياة أفضل
إن التعرف المبكر على أعراض مرض العظام الزجاجية أمر بالغ الأهمية لضمان حصول الطفل على الرعاية المناسبة في الوقت المناسب. قد تتراوح الأعراض من خفيفة وغير واضحة إلى شديدة ومهددة للحياة.
الأسباب الجينية بالتفصيل:
كما ذكرنا سابقًا، السبب الجذري لمرض العظام الزجاجية يكمن في خلل جيني يؤثر على إنتاج أو جودة الكولاجين من النوع الأول.
*
جينات COL1A1 و COL1A2:
هي الجينات الأكثر شيوعًا المسؤولة عن إنتاج بروتين الكولاجين من النوع الأول. تحدث الطفرات في هذه الجينات في حوالي 90% من حالات مرض العظام الزجاجية.
*
الوراثة المتنحية والوراثة السائدة:
* في معظم الحالات، يكون المرض وراثيًا سائدًا (Autosomal Dominant)، مما يعني أن نسخة واحدة فقط من الجين المتحور من أحد الوالدين تكفي لتظهر الأعراض على الطفل. هذا يفسر لماذا يمكن أن يظهر المرض في العائلات التي لديها تاريخ إصابة.
* في بعض الأنواع النادرة والأكثر شدة، قد يكون المرض وراثيًا متنحيًا (Autosomal Recessive)، حيث يجب أن يرث الطفل نسختين من الجين المتحور (واحدة من كل والد) ليُصاب بالمرض. في هذه الحالات، قد لا يظهر المرض على الوالدين ولكنهما يكونان حاملين للجين.
*
الطفرات العشوائية (De Novo Mutations):
في حوالي 25% من الحالات، لا يكون هناك تاريخ عائلي للمرض. تحدث الطفرة الجينية بشكل تلقائي لأول مرة في الطفل المصاب.
الأعراض الشائعة لمرض العظام الزجاجية:
تتنوع الأعراض بشكل كبير حسب نوع وشدة المرض، ولكنها غالبًا ما تشمل:
- الكسور المتكررة للعظام: هذه هي السمة المميزة للمرض. قد تحدث الكسور من إصابات بسيطة جدًا لا تكفي لإحداث كسر لدى الأطفال الآخرين، أو قد تحدث تلقائيًا. غالبًا ما تكون في العظام الطويلة مثل الفخذ والساق والعضد.
- تشوهات العظام: بسبب الكسور المتكررة والضعف العام للعظام، قد تتطور تشوهات مثل تقوس الساقين (Genu Varum/Valgum)، تقوس الذراعين، وانحناءات في العمود الفقري (الجنف أو الحداب). هذه التشوهات تزيد من صعوبة الحركة وتُعيق التطور الحركي.
- قصر القامة: العديد من الأطفال المصابين بمرض العظام الزجاجية يكونون أقصر قامة من أقرانهم.
- الصلبة الزرقاء: لون أزرق أو رمادي مميز في الجزء الأبيض من العين (الصلبة).
- مشاكل الأسنان (تكسر الأسنان): أسنان هشة، شفافة، وقد تتكسر بسهولة، وقد يظهر عليها تلون غير طبيعي (بني أو رمادي مزرق).
- ارتخاء المفاصل والأربطة: مرونة زائدة في المفاصل، مما قد يزيد من خطر الخلع.
- ضعف العضلات: نتيجة لقلة الحركة بسبب الألم والكسور، قد يعاني الأطفال من ضعف في العضلات المحيطة بالعظام المتأثرة.
- فقدان السمع: قد يحدث في بعض الأنواع، خاصة في سن البلوغ أو متأخرًا.
- مشاكل في التنفس: في الأنواع الشديدة جدًا، قد تتأثر القفص الصدري مما يؤدي إلى مشاكل تنفسية.
- شكل الرأس المثلثي (Triangular Facies): قد تظهر على بعض الأطفال ملامح وجه مميزة.
التشخيص:
يعتمد تشخيص مرض العظام الزجاجية على مزيج من:
*
التاريخ الطبي المفصل:
عدد الكسور، ظروف حدوثها، تاريخ عائلي.
*
الفحص السريري:
لتقييم التشوهات، مرونة المفاصل، الصلبة الزرقاء، وغيرها من العلامات.
*
الأشعة السينية (X-rays):
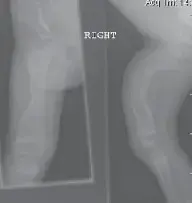
تُظهر الكسور الحالية والسابقة، والتشوهات العظمية، وكثافة العظام.
*
اختبارات الكثافة العظمية (DEXA scan):
لتقييم مدى ترقق العظام.
*
الاختبارات الجينية:
لتأكيد التشخيص وتحديد النوع الدقيق للمرض، وهو أمر مهم للتنبؤ بمسار المرض وتقديم الاستشارة الوراثية للأسرة.
يعمل الأستاذ الدكتور محمد هطيف وفريقه الطبي في اليمن على توفير أحدث طرق التشخيص، لضمان تحديد الحالة بدقة ووضع خطة علاجية مُخصصة لكل طفل.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي المتطور
يهدف علاج مرض العظام الزجاجية إلى تقليل الألم، منع الكسور قدر الإمكان، تصحيح التشوهات العظمية، وتحسين جودة حياة الطفل المصاب وقدرته على الحركة والمشاركة في الأنشطة اليومية. غالبًا ما يكون العلاج نهجًا متعدد التخصصات يشمل الأطباء، أخصائيي العلاج الطبيعي، أخصائيي التغذية، والدعم النفسي.
1. العلاج غير الجراحي (التحفظي):
يشكل العلاج غير الجراحي جزءًا أساسيًا من رعاية مرضى العظام الزجاجية، خاصة في الحالات الخفيفة أو كجزء من التحضير للجراحة وبعدها.
-
الأدوية المقوية للعظام (البسفوسفونات - Bisphosphonates):
- الوصف: هذه الأدوية، مثل الباميدرونات (Pamidronate) أو الزوليدرونيك أسيد (Zoledronic Acid)، تُعطى عادةً عن طريق الوريد. تعمل على إبطاء عملية تكسير العظام وزيادة كثافتها، مما يُقلل من تكرار الكسور ويُعزز قوة العظم.
- الفوائد: أثبتت فعاليتها في تقليل عدد الكسور، تخفيف آلام العظام، وزيادة كثافة المعادن في العظام.
- ملاحظة: يتم وصفها ومراقبتها بعناية فائقة من قبل الأطباء المتخصصين مثل الأستاذ الدكتور محمد هطيف، لضمان السلامة والفعالية.
-
العلاج الطبيعي والتأهيل:
- الوصف: برنامج مُصمم خصيصًا لتقوية العضلات المحيطة بالعظام، تحسين التوازن، وزيادة المدى الحركي للمفاصل. يُشرف عليه أخصائيو العلاج الطبيعي.
- الفوائد: يُساعد في الحفاظ على قوة العضلات، منع ضمورها نتيجة قلة الحركة، ويُقلل من خطر السقوط والكسور. يُعلّم الطفل وأسرته كيفية التعامل الآمن مع الجسم لتجنب الإصابات.
- الوسائل المساعدة: استخدام أجهزة مساعدة للمشي مثل العكازات أو المشايات، الكراسي المتحركة، أو دعامات لتقويم العظام لدعم الأطراف الضعيفة.
-
التغذية السليمة ومكملات الفيتامينات:
- الوصف: التأكد من حصول الطفل على كمية كافية من الكالسيوم وفيتامين دال، وهما ضروريان لصحة العظام.
- الفوائد: يُعزز من بناء العظام ويُقلل من خطر هشاشتها. يتم تقدير الجرعات المناسبة بواسطة الطبيب المختص.
-
إدارة الألم:
- الوصف: استخدام مسكنات الألم المناسبة للتحكم في الألم الناتج عن الكسور أو التشوهات، لضمان راحة الطفل وتحسين جودة حياته.
2. العلاج الجراحي: حلول متطورة لتقويم العظام
في الحالات التي تعاني فيها العظام من تشوهات شديدة أو كسور متكررة لا تستجيب للعلاج غير الجراحي، يصبح التدخل الجراحي ضروريًا وحاسمًا. يهدف العلاج الجراحي إلى تصحيح التشوهات، تقوية العظام، ومنع الكسور المستقبلية، مما يُحسّن بشكل كبير من قدرة الطفل على الحركة والاعتماد على الذات.
التقنية الجراحية المتطورة: قطع العظم المتعدد عبر الجلد وتثبيت الأسياخ المتمددة داخل النخاع (Fassier-Duval Telescoping Nailing)
هذه التقنية هي واحدة من أحدث وأكثر الطرق فعالية لعلاج تشوهات العظام الطويلة في حالات مرض العظام الزجاجية. يقدم الأستاذ الدكتور محمد هطيف هذه الجراحات المتقدمة في اليمن، مستخدمًا خبرته الطويلة ومعرفته العميقة بأحدث التقنيات.
-
ما هي قطع العظم المتعددة عبر الجلد (Multiple Percutaneous Osteotomies)؟
- الوصف: بدلاً من إجراء شق جراحي كبير لفتح العظم، يقوم الجراح بعمل عدة شقوق صغيرة جدًا (بضع ملليمترات) في الجلد فوق مناطق التشوه في العظم. من خلال هذه الشقوق الصغيرة، يقوم الجراح بقطع العظم في عدة نقاط لإعادة محاذاتها وتصحيح التقوس أو التشوه. هذه الطريقة تُقلل من الصدمة الجراحية، النزيف، الألم، ومخاطر العدوى مقارنة بالجراحات التقليدية المفتوحة.
-
ما هو تثبيت الأسياخ المتمددة داخل النخاع (Fassier-Duval Telescoping Intramedullary Nailing)؟
- الوصف: بعد تصحيح التشوهات عن طريق قطع العظم، يتم إدخال أسياخ معدنية خاصة (مثل أسياخ Fassier-Duval) داخل التجويف النخاعي للعظم (المركز الأنبوبي للعظم). هذه الأسياخ ليست أسياخًا عادية؛ إنها "تلسكوبية"، أي أنها تتكون من جزأين ينزلقان فوق بعضهما البعض، مما يسمح للسيخ بالتمدد والنمو مع نمو عظم الطفل.
-
الفوائد الرئيسية:
- دعم داخلي دائم: توفر دعمًا قويًا ومستمرًا للعظم من الداخل، مما يُقلل بشكل كبير من خطر الكسور المستقبلية.
- نمو مع الطفل: خاصية التمدد التلسكوبي تُلغي الحاجة إلى جراحات متكررة لاستبدال الأسياخ كلما نما الطفل، مما يُقلل من عدد التدخلات الجراحية على مدار حياة الطفل.
- تصحيح التشوه: تُحافظ على استقامة العظم بعد تصحيح التقوس.
- تحسين الحركة: تُمكن الطفل من المشي والتحرك بشكل أكثر أمانًا وراحة.
متى يتم اللجوء لهذه الجراحة؟
يُوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي عادةً في الحالات التالية:
* الكسور المتكررة في نفس العظم (خاصة العظام الطويلة).
* تشوهات عظمية شديدة تُعيق الحركة أو تزيد من خطر الكسور.
* الأطفال الذين يُعانون من آلام مزمنة بسبب التشوهات أو الكسور.
* الفشل في السيطرة على الكسور والتشوهات بالعلاج غير الجراحي.
التحضير للجراحة:
يتضمن التحضير تقييمًا شاملاً لحالة الطفل، بما في ذلك فحوصات الدم، تقييم القلب والتنفس، وأشعة إضافية. يحرص الدكتور هطيف على شرح جميع تفاصيل الجراحة للآباء، والإجابة على استفساراتهم لضمان راحة البال والثقة الكاملة.
الفوائد العامة للعلاج الجراحي المتطور:
* تقليل عدد الكسور بشكل كبير.
* تصحيح تشوهات العظام واستعادة محاذاتها الطبيعية.
* تحسين كبير في وظيفة الطرف المصاب وقدرة الطفل على المشي والحركة.
* تقليل الألم المزمن وتحسين نوعية الحياة.
* تقليل الحاجة إلى الدعم الخارجي مثل الجبائر والدعامات.
| ميزة العلاج الجراحي المتقدم | الوصف التفصيلي | الفائدة للطفل |
|---|---|---|
| قطع العظم عبر الجلد | إجراء شقوق صغيرة جدًا (أقل من 1 سم) لتصحيح تشوهات العظم، بدلاً من شقوق كبيرة. | ألم أقل، ندوب أصغر، تعافٍ أسرع، تقليل مخاطر العدوى وفقدان الدم. |
| الأسياخ التلسكوبية | أسياخ معدنية داخل العظم تتمدد مع نمو الطفل، مصنوعة من مواد متوافقة حيويًا. | لا حاجة لجراحات متكررة لاستبدال الأسياخ مع النمو، دعم مستمر ودائم للعظم. |
| تقوية العظام | الأسياخ توفر دعمًا داخليًا هيكليًا للعظم الضعيف، مما يمنع الكسور المستقبلية. | زيادة القدرة على الحركة، تقليل الخوف من الكسر، تحسين نوعية الحياة بشكل كبير. |
| تصحيح التشوهات | إعادة محاذاة العظام المنحنية أو المشوهة لتصبح مستقيمة ووظيفية. | استعادة شكل الطرف الطبيعي، تحسين المشي والتوازن، زيادة الثقة بالنفس. |
| الحد من الألم المزمن | القضاء على مصادر الألم الناتجة عن التشوهات أو عدم استقرار العظم. | راحة مستمرة للطفل، تحسين جودة النوم، وزيادة المشاركة في الأنشطة اليومية. |
يهدف الأستاذ الدكتور محمد هطيف دائمًا إلى تحقيق أفضل النتائج الممكنة، مستخدمًا أحدث التقنيات وأكثرها أمانًا، مع التركيز على رعاية الطفل الشاملة والدعم الأسري.
التعافي وإعادة التأهيل: رحلة نحو القوة والمرونة
الجراحة هي مجرد خطوة أولى نحو مستقبل أفضل للطفل المصاب بمرض العظام الزجاجية. الجزء الحيوي الذي يتبعها هو مرحلة التعافي وإعادة التأهيل، والتي تتطلب صبرًا، التزامًا، ودعمًا مستمرًا من الأسرة والفريق الطبي. يضع الأستاذ الدكتور محمد هطيف وفريقه خططًا تأهيلية مُخصصة لضمان أفضل النتائج بعد الجراحة.
1. المرحلة المبكرة بعد الجراحة (المستشفى):
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام الأدوية المناسبة لضمان راحة الطفل.
- المراقبة: مراقبة العلامات الحيوية، حالة الجرح، والتأكد من عدم وجود أي مضاعفات.
- التشجيع على الحركة المبكرة: بعد استقرار الحالة، يُشجع الطفل على تحريك المفاصل القريبة بلطف وتحت إشراف، لتقليل التصلب وتحسين الدورة الدموية.
- العلاج الطبيعي الأولي: قد تبدأ جلسات العلاج الطبيعي الخفيفة جدًا في المستشفى لتعليم الطفل الوضعيات الصحيحة وتدريبات التنفس.
2. مرحلة العلاج الطبيعي المكثف (بعد الخروج من المستشفى):
هذه المرحلة هي جوهر التعافي، وتستمر لعدة أشهر أو حتى سنوات، وتتكيف مع نمو الطفل وحاجاته المتغيرة.
- تقوية العضلات: تمارين لتقوية العضلات المحيطة بالعظام المعالجة، وكذلك عضلات الجذع والأطراف الأخرى لدعم الجسم بالكامل.
- تحسين المدى الحركي: تمارين لطيفة لزيادة مرونة المفاصل والحفاظ على المدى الحركي الكامل.
- توازن وتنسيق: تدريبات لتحسين التوازن والتنسيق الحركي، وهي ضرورية للمشي والوقوف بأمان.
- تدريب المشي: بدءًا من المشي بمساعدة الأجهزة (مثل المشاية أو العكازات) وصولًا إلى المشي المستقل، يتم تدريب الطفل على طريقة المشي الصحيحة والآمنة.
- التعامل مع الألم: تعليم الطفل تقنيات إدارة الألم غير الدوائية، مثل تمارين الاسترخاء والتمدد.
- الأنشطة الوظيفية: دمج التمارين في أنشطة يومية، مثل ارتداء الملابس، استخدام الدرج، وغيرها، لتحسين استقلالية الطفل.
- الأجهزة المساعدة: قد يحتاج الطفل إلى استخدام دعامات أو جبائر لفترة معينة لدعم العظام في بداية مرحلة التعافي، يصفها الأستاذ الدكتور محمد هطيف بناءً على حالة الطفل.
3. الدعم النفسي والاجتماعي:
لا يقتصر التعافي على الجانب الجسدي فقط. يُعد الدعم النفسي للطفل وأسرته أمرًا حيويًا:
*
التشجيع والدعم:
بناء ثقة الطفل بنفسه وقدرته على التعافي، وتقديم الدعم العاطفي لمواجهة التحديات.
*
مجموعات الدعم:
قد يكون التواصل مع عائلات أخرى لديها أطفال مصابون بمرض العظام الزجاجية مفيدًا لتبادل الخبرات والدعم المتبادل.
*
العلاج النفسي:
في بعض الحالات، قد يكون العلاج النفسي ضروريًا لمساعدة الطفل على التكيف مع التغيرات الجسدية والتحديات الاجتماعية.
4. المتابعة الدورية مع الأستاذ الدكتور محمد هطيف:
تُعد المتابعة الدورية جزءًا لا يتجزأ من خطة العلاج الشاملة.
*
تقييم النمو:
متابعة نمو العظام وتأكد من أن الأسياخ التلسكوبية تعمل بشكل صحيح وتنمو مع الطفل.
*
فحوصات الأشعة:
إجراء أشعة سينية دورية لتقييم استقرار العظام، كثافتها، ومحاذاتها.
*
تعديل خطة التأهيل:
يقوم الدكتور هطيف بتعديل خطة العلاج الطبيعي والأدوية حسب تقدم الطفل وحاجاته المتغيرة.
*
الكشف عن المضاعفات:
الكشف المبكر عن أي مضاعفات محتملة مثل العدوى، فشل السيخ، أو تطور تشوهات جديدة، والتعامل معها فورًا.
| مرحلة التعافي | المدة التقريبية | الأنشطة الرئيسية | دور الأستاذ الدكتور محمد هطيف |
|---|---|---|---|
| ما بعد الجراحة مباشرة | أول أسبوعين | إدارة الألم، راحة، حركات خفيفة للمفاصل، مراقبة الجرح. | الإشراف الطبي، تقييم الحالة اليومي، تعديل مسكنات الألم. |
| التعافي المبكر | 2-8 أسابيع | بدء العلا |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.