إعادة بناء الجهاز الباسط للركبة بعد جراحة المفصل الصناعي: دليلك الشامل لاستعادة الحركة

الخلاصة الطبية
إعادة بناء الجهاز الباسط لمفصل الركبة هي إجراء جراحي حيوي لاستعادة وظيفة الركبة بعد تمزق أو ضعف الجهاز الباسط، خاصة بعد جراحة المفصل الصناعي. يتضمن العلاج تقنيات ترقيع ذاتي أو خيفي، ويهدف إلى استعادة القدرة على فرد الركبة والمشي، مع رعاية دقيقة بعد الجراحة لضمان التعافي.
إعادة بناء الجهاز الباسط للركبة بعد جراحة المفصل الصناعي: دليلك الشامل لاستعادة الحركة والوظيفة
الخلاصة الطبية السريعة: تُعد إعادة بناء الجهاز الباسط لمفصل الركبة إجراءً جراحيًا بالغ التعقيد والحيوية، يهدف إلى استعادة وظيفة الركبة بعد تمزق أو ضعف هذا الجهاز، لا سيما في حالات نادرة تحدث بعد جراحة استبدال المفصل الصناعي. يتضمن العلاج تقنيات ترقيع دقيقة باستخدام طعوم ذاتية أو خيفية، ويهدف بشكل أساسي إلى استعادة القدرة على فرد الركبة بشكل كامل، والمشي، وأداء الأنشطة اليومية، مع التأكيد على أهمية برنامج رعاية وتأهيل دقيق ومكثف بعد الجراحة لضمان أفضل النتائج والتعافي الشامل. يُبرز هذا الدليل الخبرة الفريدة للأستاذ الدكتور محمد هطيف، الذي يمتلك سجلًا حافلًا في التعامل مع هذه الحالات المعقدة، مستخدمًا أحدث التقنيات لضمان أفضل النتائج للمرضى.
يُعد مفصل الركبة من أهم مفاصل الجسم التي تُمكّننا من الحركة والمشي وأداء الأنشطة اليومية بسلاسة. وعندما يخضع المفصل لعملية استبدال كلي (المفصل الصناعي)، يهدف الجراح إلى استعادة وظيفته الكاملة وتخفيف الألم المزمن الذي كان يعاني منه المريض. ومع ذلك، في حالات نادرة جدًا، قد يحدث خلل أو تمزق كامل في "الجهاز الباسط" للركبة، وهي مجموعة الأوتار والعضلات التي تسمح بفرد الركبة. هذه المشكلة، على الرغم من ندرتها (حوالي 0.5% إلى 1% من جميع جراحات الركبة الأولية والمراجعة)، تمثل أحد أكبر التحديات في جراحة الركبة بأكملها، وتتطلب خبرة جراحية فائقة ومعرفة عميقة بالتشريح والتقنيات المتقدمة.
إن استعادة وظيفة الجهاز الباسط ضرورية للغاية، ليس فقط لتمكين المريض من المشي وصعود السلالم والقيام بالأنشطة اليومية، ولكن أيضًا للحفاظ على استقرار المفصل الصناعي نفسه ومنع فشله المبكر. وكما هو الحال مع جميع التحديات في جراحة العظام، فإن الوقاية من هذه المشكلة أفضل بكثير من محاولة حلها بعد حدوثها، ولكن في حال وقوعها، فإن التدخل الجراحي الدقيق والفعال يصبح حتميًا.
في هذا الدليل الشامل، سنتعمق في فهم هذه الحالة المعقدة، أسبابها، أعراضها، طرق تشخيصها، واستراتيجيات العلاج المتقدمة المتاحة. سنركز بشكل خاص على الخبرة المتميزة للأستاذ الدكتور محمد هطيف في صنعاء، والذي يُعد مرجعًا رائدًا في هذا النوع من الجراحات الدقيقة. بصفته أستاذًا في جامعة صنعاء ولديه أكثر من 20 عامًا من الخبرة في جراحة العظام والمفاصل، يُعرف الدكتور هطيف بتطبيقه لأحدث التقنيات الجراحية مثل الميكروسكوب الجراحي، المناظير 4K، وتكنولوجيا المفاصل الصناعية المتقدمة، ملتزمًا بأعلى معايير النزاهة والتميز الطبي.
فهم تشريح ووظيفة الجهاز الباسط للركبة
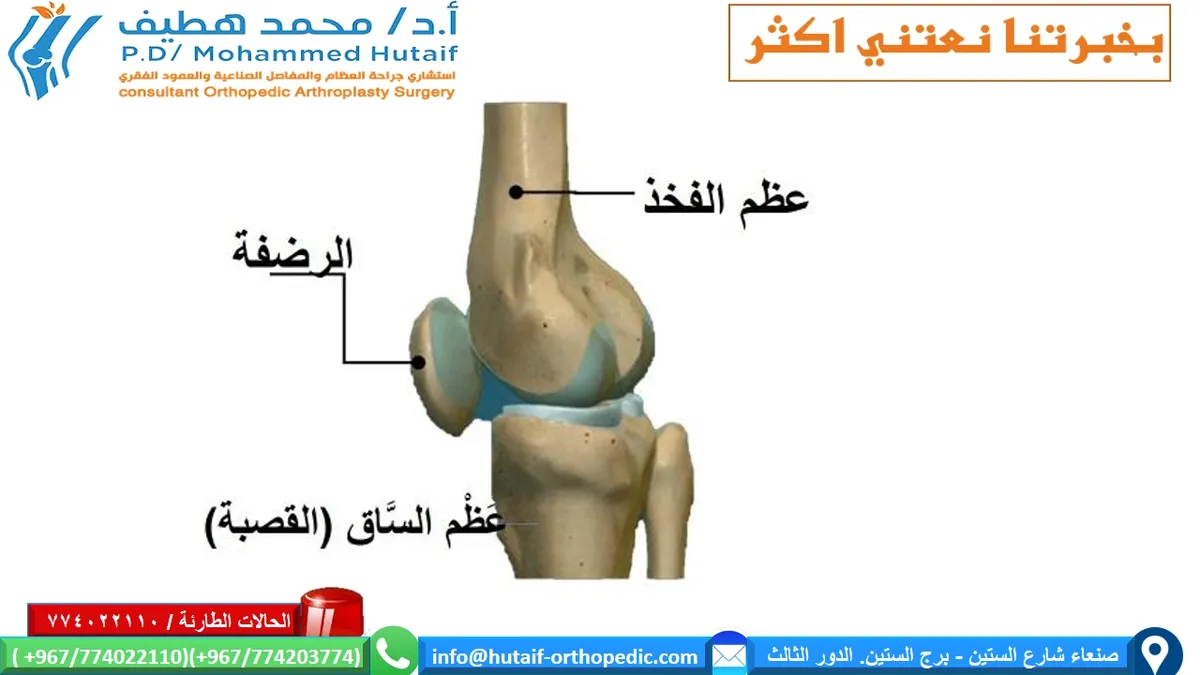
لفهم أهمية إعادة بناء الجهاز الباسط، يجب أولاً استيعاب مكوناته ووظيفته الحيوية. الجهاز الباسط للركبة هو نظام معقد من العضلات والأوتار التي تعمل معًا لفرد مفصل الركبة.
المكونات الرئيسية للجهاز الباسط:
- العضلة رباعية الرؤوس (Quadriceps Femoris Muscle): وهي أكبر عضلة في الجزء الأمامي من الفخذ، وتتكون من أربع عضلات فرعية:
- العضلة المستقيمة الفخذية (Rectus Femoris)
- العضلة المتسعة الإنسية (Vastus Medialis)
- العضلة المتسعة الوحشية (Vastus Lateralis)
- العضلة المتسعة الوسطى (Vastus Intermedius)
تعمل هذه العضلات معًا لتوليد القوة اللازمة لفرد الركبة.
- وتر العضلة رباعية الرؤوس (Quadriceps Tendon): يربط عضلات الفخذ الأمامية بعظمة الرضفة (Patella).
- الرضفة (Patella - Knee Cap): عظمة صغيرة بيضاوية الشكل تقع أمام مفصل الركبة، تعمل كرافعة لزيادة كفاءة عمل العضلة رباعية الرؤوس.
- وتر الرضفة (Patellar Tendon): يربط الرضفة بعظمة الظنبوب (Tibia) السفلية.

صورة توضيحية للتشريح المعقد للجهاز الباسط للركبة.
الوظيفة الأساسية: عند تقلص العضلة رباعية الرؤوس، فإنها تسحب وتر العضلة رباعية الرؤوس، الذي بدوره يسحب الرضفة، ثم يسحب وتر الرضفة عظمة الظنبوب للأعلى، مما يؤدي إلى فرد الركبة. هذه العملية حيوية للمشي، الجري، صعود الدرج، الوقوف، والعديد من الأنشطة اليومية.
أسباب تمزق أو ضعف الجهاز الباسط بعد جراحة المفصل الصناعي
على الرغم من ندرتها، إلا أن تمزق الجهاز الباسط بعد استبدال مفصل الركبة الصناعي يمثل تحديًا كبيرًا. تتعدد الأسباب، وقد تكون فردية أو مجتمعة:
1. عوامل مرتبطة بالجراحة الأصلية للمفصل الصناعي:
- ضعف الأنسجة نتيجة الجراحة: قد يؤدي الشق الجراحي والتعرض للأنسجة حول الركبة إلى إضعاف الأوتار المحيطة، مما يجعلها أكثر عرضة للتمزق لاحقًا.
- تثبيت المفصل الصناعي: في بعض الحالات، قد يؤثر وضع مكونات المفصل الصناعي على توتر الأوتار أو يسبب تهيجًا مزمنًا.
- إصابة مباشرة أثناء الجراحة: نادرًا ما تحدث إصابة مباشرة للوتر أثناء عملية الاستبدال نفسها.
2. عوامل مرتبطة بالمريض:
- أمراض مزمنة: مثل مرض السكري، الفشل الكلوي المزمن، أمراض الروماتيزم (مثل التهاب المفاصل الروماتويدي)، والتي تؤثر على جودة الأوتار وتجعلها أكثر هشاشة.
- استخدام الكورتيكوستيرويدات: الاستخدام طويل الأمد أو المتكرر للستيرويدات (سواء عن طريق الفم أو الحقن الموضعي) يمكن أن يضعف الأوتار ويزيد من خطر تمزقها.
- التغذية السيئة: نقص بعض الفيتامينات والمعادن قد يؤثر على صحة الأنسجة الضامة.
- السمنة: تزيد من الضغط على الركبة والجهاز الباسط.
- العمر: كبار السن قد يكونون أكثر عرضة لضعف الأوتار.
3. عوامل مرتبطة بالرضفة نفسها:
- استئصال جزء من الرضفة (Patellectomy): في بعض الحالات، قد يتم استئصال جزء أو كل الرضفة أثناء جراحة المفصل الصناعي، مما يضعف الجهاز الباسط بشكل كبير.
- نخر الرضفة (Patellar Necrosis): نقص التروية الدموية للرضفة يمكن أن يؤدي إلى موتها وتدهورها، مما يؤثر على سلامة وتر الرضفة.
- تكسر الرضفة (Patellar Fracture): قد يحدث كسر في الرضفة بعد الجراحة، مما يعرض الجهاز الباسط للتمزق.
4. عوامل بيوميكانيكية:
- حوادث السقوط أو الرضوض المباشرة: قوة مفاجئة ومباشرة على الركبة، خاصةً إذا كانت في وضع شبه مثني، يمكن أن تسبب تمزقًا في الوتر.
- الجهد المفاجئ والقوي: مثل محاولة الوقوف بسرعة أو رفع وزن ثقيل بشكل خاطئ.
الأعراض والتشخيص الدقيق
إن التعرف المبكر على أعراض تمزق الجهاز الباسط أمر حاسم لضمان التدخل في الوقت المناسب.
الأعراض الشائعة:
- عدم القدرة على فرد الركبة بشكل كامل (Extensor Lag): هذا هو العرض الأكثر شيوعًا والأكثر إعاقة. يشعر المريض بعدم القدرة على رفع ساقه المستقيمة أو فرد الركبة ضد الجاذبية.
- ألم حاد ومفاجئ: يحدث غالبًا في الجزء الأمامي من الركبة وقت الإصابة.
- تورم وكدمات: حول الركبة، خاصةً في منطقة الوتر المصاب.
- فجوة محسوسة: قد يتمكن المريض أو الطبيب من الشعور بفجوة في مكان تمزق الوتر (سواء وتر العضلة رباعية الرؤوس فوق الرضفة أو وتر الرضفة تحتها).
- ضعف شديد في الركبة: صعوبة في المشي، صعود الدرج، أو الوقوف.
- صوت "فرقعة" أو "طقطقة": قد يسمعه المريض لحظة التمزق.
صورة توضيحية لحالة مرضية تُظهر عدم القدرة على فرد الركبة بشكل كامل.
طرق التشخيص:
يتطلب التشخيص الدقيق تقييمًا سريريًا شاملاً وفحوصات تصويرية متقدمة.
-
الفحص السريري:
- التاريخ المرضي: سيسأل الأستاذ الدكتور محمد هطيف عن تفاصيل الإصابة، أي جراحات سابقة للركبة، الأمراض المزمنة، والأدوية المتناولة.
- الفحص البصري: ملاحظة التورم، الكدمات، أو أي تشوه مرئي.
- فحص الجس: لتحديد مكان الألم ووجود أي فجوة في الوتر.
- اختبار فرد الركبة النشط (Active Knee Extension Test): سيطلب الطبيب من المريض محاولة فرد ركبته ضد الجاذبية. عدم القدرة على ذلك يشير بقوة إلى تمزق الجهاز الباسط.
- اختبار فرد الركبة السلبي (Passive Knee Extension Test): لتقييم مدى مرونة المفصل.
-
الفحوصات التصويرية:
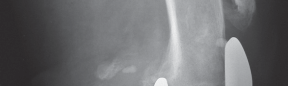
- الأشعة السينية (X-rays): تُستخدم لاستبعاد الكسور في الرضفة أو الساق، ولتقييم وضع مكونات المفصل الصناعي. قد تظهر الرضفة في وضع منخفض (patella baja) في حالة تمزق وتر العضلة رباعية الرؤوس، أو في وضع مرتفع (patella alta) في حالة تمزق وتر الرضفة.
- الموجات فوق الصوتية (Ultrasound): يمكن أن تُظهر تمزق الوتر بشكل جيد وتحدد مدى التمزق.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الأكثر دقة لتشخيص تمزق الجهاز الباسط. يوفر صورًا مفصلة للأنسجة الرخوة (الأوتار، العضلات) ويحدد مكان التمزق، حجمه، ومدى تراجعه. كما يمكنه تقييم حالة المفصل الصناعي والأنسجة المحيطة به.
- التصوير المقطعي المحوسب (CT Scan): قد يستخدم في حالات خاصة لتقييم العظام المحيطة بالمفصل الصناعي بشكل أكثر تفصيلاً.

صورة رنين مغناطيسي تظهر بوضوح تمزقًا في وتر الرضفة، مما يؤكد الحاجة لإعادة بناء الجهاز الباسط.
الجدول 1: مقارنة بين أعراض تمزق وتر العضلة رباعية الرؤوس وتمزق وتر الرضفة
| الميزة/العرض | تمزق وتر العضلة رباعية الرؤوس (فوق الرضفة) | تمزق وتر الرضفة (تحت الرضفة) |
|---|---|---|
| الموقع الرئيسي للألم | أعلى الرضفة مباشرة | أسفل الرضفة مباشرة |
| موضع الرضفة | قد تكون منخفضة (Patella Baja) | قد تكون مرتفعة (Patella Alta) |
| الفجوة المحسوسة | أعلى الرضفة | أسفل الرضفة |
| آلية الإصابة الشائعة | انقباض قوي للعضلة رباعية الرؤوس مع ثني الركبة الجزئي (مثل السقوط للأمام) | هبوط حاد على الركبة المثنية أو دفع قوي لأسفل |
| التورم والكدمات | حول الجزء العلوي للرضفة | حول الجزء السفلي للرضفة |
| عدم القدرة على فرد الركبة | شديد وواضح، عدم القدرة على رفع الساق المستقيمة | شديد وواضح، عدم القدرة على رفع الساق المستقيمة |
استراتيجيات العلاج المتقدمة: من التحفظي إلى الجراحي
يهدف العلاج إلى استعادة الوظيفة الكاملة للجهاز الباسط، وتمكين المريض من العودة إلى أنشطته اليومية. يعتمد اختيار العلاج على عدة عوامل، بما في ذلك مدى التمزق، عمر المريض، مستوى نشاطه، وحالته الصحية العامة.
1. العلاج التحفظي (غير الجراحي):
عادة ما يكون دور العلاج التحفظي محدودًا جدًا في حالات تمزق الجهاز الباسط الكامل بعد جراحة المفصل الصناعي، نظرًا لأن هذه التمزقات غالبًا ما تكون كبيرة وتتطلب تدخلًا جراحيًا لاستعادة الوظيفة. ومع ذلك، قد يُنظر فيه في حالات نادرة جدًا مثل:
* التمزقات الجزئية الصغيرة جدًا مع وظيفة محتفظ بها.
* المرضى الذين يعانون من حالات صحية حرجة تمنع الجراحة.
* عادة ما يتضمن العلاج التحفظي التثبيت بجبيرة أو دعامة لفترة طويلة، مع علاج طبيعي مكثف. ومع ذلك، فإن النتائج غالبًا ما تكون دون المستوى الأمثل.
2. العلاج الجراحي: الحل الأمثل لاستعادة الوظيفة
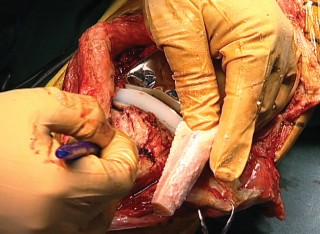
يمثل التدخل الجراحي الخيار الأساسي والأكثر فعالية لإعادة بناء الجهاز الباسط بعد تمزقه الكامل، خاصة بعد جراحة المفصل الصناعي. تتطلب هذه الجراحات خبرة فائقة ودقة متناهية، وهو ما يتميز به الأستاذ الدكتور محمد هطيف.
أ. إصلاح التمزق المباشر (Direct Repair):
- متى يُستخدم: يُفضل هذا الخيار عندما يكون التمزق حديثًا (عادة في غضون أيام قليلة إلى أسبوعين من الإصابة) وحواف الوتر سليمة بما يكفي لإعادة ربطها مباشرة.
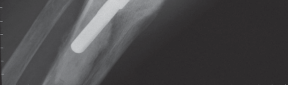
- الإجراء: يقوم الجراح بخياطة حواف الوتر الممزق معًا باستخدام غرز قوية جدًا. غالبًا ما يتم تثبيت الإصلاح بعظام الرضفة أو الظنبوب باستخدام مسامير أو خيوط خاصة.
- محددات: في حالات تمزق الجهاز الباسط بعد المفصل الصناعي، قد تكون الأنسجة ضعيفة أو متراجعة جدًا، مما يجعل الإصلاح المباشر صعبًا أو غير ممكن.
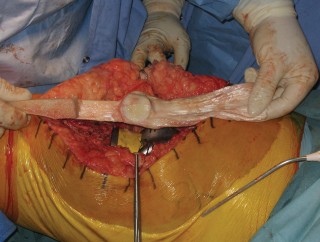
ب. إعادة بناء باستخدام الطعوم (Graft Reconstruction):
هذا هو الخيار الأكثر شيوعًا وفعالية في حالات تمزق الجهاز الباسط المزمن أو التمزقات الكبيرة، أو عندما تكون جودة الأنسجة ضعيفة جدًا بحيث لا تسمح بالإصلاح المباشر.
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات في هذا المجال، مستفيدًا من خبرته العميقة في جراحة الأوتار والمفاصل.
- أنواع الطعوم:
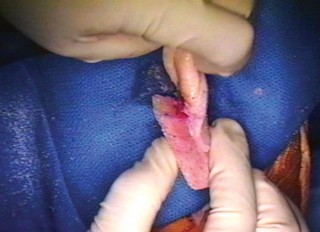
- الطعوم الذاتية (Autografts): تُؤخذ من جسم المريض نفسه.
- وتر العضلة الرباعية الرؤوس المقابل (Contralateral Quadriceps Tendon): يُعد خيارًا ممتازًا إذا كان الوتر سليمًا في الركبة الأخرى.
- وتر الرضفة المقابل (Contralateral Patellar Tendon): خيار آخر يمكن استخدامه، ولكنه أقل شيوعًا في هذه الحالات.
- وتر الرضفة الجزئي (Partial Patellar Tendon): قد يؤخذ جزء من وتر الرضفة من نفس الركبة.
- أوتار هامسترينغ (Hamstring Tendons): يمكن استخدامها أيضًا.
- ميزة: أقل مخاطر الرفض أو نقل الأمراض.
- عيب: يتطلب موقعًا جراحيًا إضافيًا وقد يسبب ضعفًا في الموقع المانح.
- الطعوم الخيفية (Allografts): تُؤخذ من متبرع متوفى.
- وتر أخيل (Achilles Tendon): شائع الاستخدام ويوفر نسيجًا قويًا وكبيرًا.
- وتر الرضفة (Patellar Tendon): خيار آخر متاح.
- وتر العضلة الرباعية الرؤوس (Quadriceps Tendon): يمكن استخدامه أيضًا.
- ميزة: لا يتطلب جراحة إضافية للمريض، ويوفر كمية كبيرة من الأنسجة.
- عيب: مخاطر (وإن كانت منخفضة) لنقل الأمراض والرفض، وتكلفة أعلى.
- الطعوم الاصطناعية (Synthetic Grafts): في بعض الحالات النادرة، قد تستخدم مواد اصطناعية لتدعيم الإصلاح، ولكنها أقل شيوعًا كبديل كامل للوتر.
- الطعوم الذاتية (Autografts): تُؤخذ من جسم المريض نفسه.
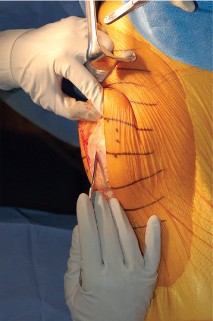
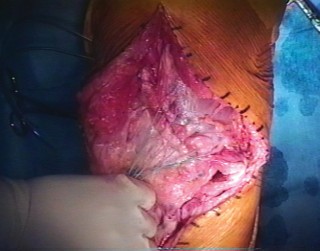
صورة توضيحية لجراح يقوم بإجراء عملية إعادة بناء الجهاز الباسط للركبة.
ج. تقنيات التعزيز (Augmentation Techniques):
في بعض الحالات، قد يتم استخدام تقنيات تعزيز لإصلاح الوتر المباشر أو الطعم، خاصة في الأنسجة الضعيفة أو لدى المرضى المعرضين لخطر إعادة التمزق. يمكن استخدام شبكات تقوية (مثل شبكات البوليستر) أو أوتار إضافية صغيرة لزيادة قوة الإصلاح.
دور الأستاذ الدكتور محمد هطيف في الجراحة:
يتميز الأستاذ الدكتور محمد هطيف بمهارته العالية في اختيار التقنية الجراحية الأنسب لكل مريض، مع الأخذ في الاعتبار العوامل الفردية للحالة. يعتمد في عمله على:
* التخطيط الدقيق قبل الجراحة: باستخدام صور الرنين المغناطيسي والأشعة السينية لتحديد أفضل نهج.
* استخدام الميكروسكوب الجراحي: لضمان الدقة المتناهية في خياطة الأوتار والأنسجة الدقيقة، مما يقلل من مخاطر المضاعفات ويحسن نتائج الشفاء.
* المناظير 4K: لتقييم المفصل والأنسجة الداخلية بدقة عالية أثناء الجراحة، إذا لزم الأمر.
* تقنيات التثبيت المتقدمة: استخدام أحدث الأدوات والمواد لضمان تثبيت قوي ومستقر للطعم أو الإصلاح.
* خبرة 20 عامًا: تتيح له التعامل مع التحديات غير المتوقعة أثناء الجراحة ببراعة واحترافية.
الجدول 2: مقارنة بين أنواع الطعوم المستخدمة في إعادة بناء الجهاز الباسط
| نوع الطعم | المصدر | المزايا | العيوب |
|---|---|---|---|
| الذاتي (Autograft) | جسم المريض نفسه (وتر العضلة رباعية الرؤوس، وتر الرضفة، أوتار الهامسترينغ) | - لا يوجد خطر للرفض أو نقل الأمراض. - اندماج بيولوجي ممتاز. |
- يتطلب جراحة إضافية لموقع المانح. - قد يسبب ضعفًا في موقع المانح. - كمية محدودة من الأنسجة. |
| الخيفي (Allograft) | متبرع متوفى (وتر أخيل، وتر الرضفة، وتر العضلة رباعية الرؤوس) | - لا يتطلب جراحة إضافية للمريض. - توفر كمية كبيرة من الأنسجة. - إجراء جراحي أقصر. |
- خطر منخفض (لكن موجود) لنقل الأمراض أو الرفض. - تكلفة أعلى. - قد يستغرق وقتًا أطول للاندماج. |
| الاصطناعي (Synthetic) | مواد صناعية (مثل البوليستر) | - توفر فوري. - لا يوجد موقع مانح. |
- خطر أعلى للالتهاب أو الفشل الميكانيكي. - لا يندمج بيولوجيًا مع الأنسجة. - استخدامه محدود كتعزيز. |
الإجراء الجراحي خطوة بخطوة (بواسطة الأستاذ الدكتور محمد هطيف)
تُعد جراحة إعادة بناء الجهاز الباسط إجراءً معقدًا يتطلب تخطيطًا دقيقًا وتنفيذًا ماهرًا. يتبع الأستاذ الدكتور محمد هطيف بروتوكولًا صارمًا لضمان أفضل النتائج.
1. التقييم والتخطيط قبل الجراحة:
- مراجعة شاملة للصور التشخيصية: (MRI، X-rays) لتحديد مدى التمزق، جودة الأنسجة، ووضع المفصل الصناعي.
- مناقشة خيارات الطعم: مع المريض، مع شرح المزايا والعيوب لكل نوع (ذاتي، خيفي).
- تقييم الحالة الصحية العامة للمريض: للتأكد من ملاءمته للجراحة والتخدير.
- تخطيط دقيق للشق الجراحي: لضمان أفضل وصول مع أقل ضرر للأنسجة المحيطة.
2. التخدير:
- يتم إجراء الجراحة عادة تحت التخدير العام أو التخدير النصفي (فوق الجافية أو الشوكي)، بالإضافة إلى تخدير موضعي لتخفيف الألم بعد الجراحة.
3. الشق الجراحي والوصول:
- يتم عمل شق طولي في الجزء الأمامي من الركبة، عادة ما يتبع الشق الجراحي السابق للمفصل الصناعي، لتقليل الندوب.
- يتم كشف منطقة التمزق بعناية، مع الحفاظ على الأنسجة السليمة قدر الإمكان.
- يتم تنظيف المنطقة من الأنسجة التالفة أو الندبية.
4. تحضير الطعم (إذا كان ذاتيًا):
- إذا تم اختيار طعم ذاتي، يتم حصاده بعناية من الموقع المانح (مثل وتر العضلة رباعية الرؤوس في الركبة المقابلة) وتشكيله ليناسب الفجوة في الجهاز الباسط المصاب.
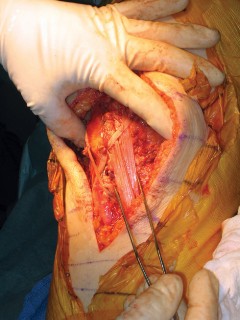
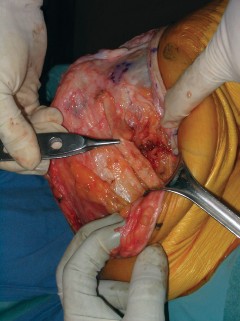
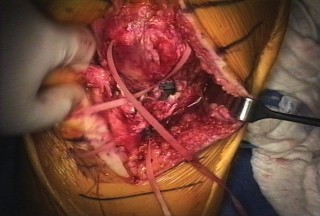
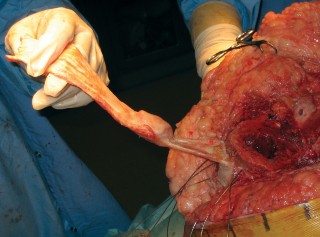
5. إعادة بناء الجهاز الباسط:
- تنظيف وتجهيز حواف الوتر: يتم تنظيف حواف الوتر الممزق وتجهيزها لاستقبال الطعم أو للإصلاح المباشر.
- تجهيز مواقع التثبيت: يتم عمل أنفاق أو نقاط تثبيت في عظم الرضفة وعظم الظنبوب (أو عظم الفخذ إذا كان التمزق في وتر العضلة رباعية الرؤوس) باستخدام أدوات جراحية دقيقة.
- تثبيت الطعم/إصلاح الوتر:
- يتم تمرير الطعم عبر الأنفاق أو تثبيته مباشرة على العظام باستخدام غرز قوية، مسامير، أو أزرار تثبيت خاصة.
- يستخدم الدكتور هطيف تقنيات تثبيت متقدمة لضمان قوة الإصلاح واستقراره.
- يتم ضبط توتر الوتر بعناية لضمان قدرة الركبة على الفرد الكامل دون شد مفرط.
- في بعض الحالات، قد يتم استخدام تعزيزات إضافية (مثل شبكات) لزيادة قوة الإصلاح.

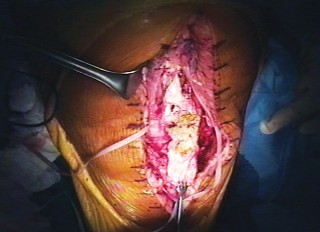
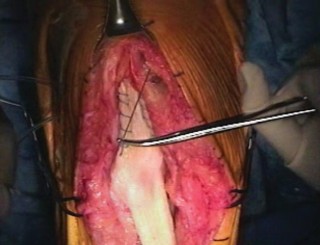
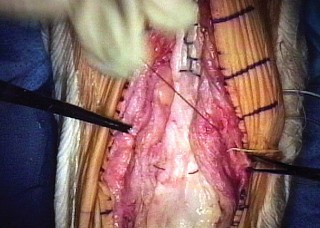
صورة توضيحية لعملية جراحية دقيقة لإعادة بناء الأوتار، تُبرز مستوى الخبرة المطلوبة.
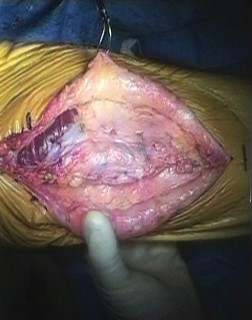
6. إغلاق الجرح:
- يتم إغلاق الطبقات المختلفة من الأنسجة بعناية لتقليل مخاطر العدوى وتحسين التئام الجروح.
- يتم وضع ضمادة معقمة وقد يتم وضع جبيرة أو دعامة لتثبيت الركبة في وضع ممتد بعد الجراحة مباشرة.
الرعاية بعد الجراحة والتأهيل المكثف
لا تقل مرحلة ما بعد الجراحة أهمية عن الجراحة نفسها. يلعب برنامج التأهيل دورًا حاسمًا في استعادة القوة والحركة والوظيفة الكاملة للركبة. يشرف الأستاذ الدكتور محمد هطيف على خطة تأهيل شاملة ومخصصة لكل مريض




خشونة الركبة وآلامها المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.. نلتزم بإعادتك لحياة خالية من الألم وحركة ركبة طبيعية.
مواضيع أخرى قد تهمك